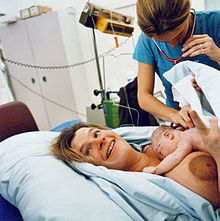
Porod
| Porod | |
|---|---|
 Novorozenec s matkou | |
| Další informace | |
| Odbornost | porodnictví |
| Roční počet | 136 miliónů (2018)[1] |
Porod dítěte je zakončení těhotenství, kdy jedno nebo více dětí opouští dělohu průchodem pochvou nebo císařským řezem.[2] V roce 2018 se narodilo na celém světě asi 136 milionů dětí.[1] Většina porodů proběhne mezi 38. a 42. týdnem těhotenství. Předčasným porodem před 37. týdnem těhotenství se narodilo asi 15 milionů dětí,[3] zatímco porodem po termínu (tj. po 42. týdnu) se narodilo mezi 3 až 12 procenty dětí.[4] V rozvinutém světě většina porodů proběhne v nemocnicích,[5] zatímco v rozvojovém světě se většina porodů koná doma dle tradice s podporou porodní asistentky.[6]
Nejběžnějším způsobem porodu je vaginální porod.[7] Zahrnuje tři fáze porodu: zkracování a otevírání děložního hrdla, vypuzování a narození dítěte a porod placenty.[8] První fáze se dělí na dobu latentní (žena se ještě nemusí plně věnovat kontrakcím), jejíž délka nebyla nikdy stanovena, a aktivní (žena se již musí plně věnovat kontrakcím), která obvykle nepřesahuje 12 hodin u prvorodiček a 10 hodin u vícerodiček. Délka druhé fáze se může značně lišit – od jedné kontrakce po až 3 hodiny u prvorodiček a 2 hodiny u vícerodiček.[9] Třetí fáze může trvat pět minut ale i přes hodinu.[10] První fáze začíná kontrakcemi dělohy doprovázenými bolestmi břicha nebo zad, které trvají přibližně půl minuty a objevují se každých 10 až 30 minut.[8] Bolest se postupem času stává silnější a častější.[11] Během druhé fáze dochází k vypuzení plodu pomocí kontrakcí.[11] Ve třetí fázi se doporučuje podvaz pupečníku po dotepání.[12] S bolestmi může pomoci řada metod, jako jsou relaxační techniky, analgetika či spinální anestezie.[11]
Většina dětí se rodí hlavičkou napřed; asi ve 4 % se rodí nejprve nožičky nebo hýždě, což je označováno jako porod koncem pánevním.[11][13] Hlava obvykle vstupuje do pánve obličejem k jedné straně a poté se stáčí obličejem dolů.[14] Během porodu může žena jíst a libovolně se pohybovat. V první fázi porodu se nedoporučuje tlačit, klystýr rovněž není doporučen.[15] I když se běžně provádí nástřih hráze, obecně není vhodný.[11] WHO dnes naopak doporučuje prevenci poranění hráze (svobodná volba porodní pozice i v druhé době porodní, masáž hráze, teplé obklady, aktivní ochrana hráze rukama poskytovatelem péče). Není doporučeno holení rodičky ani kontinuální kardiotokografie u zdravých těhotných žen. K poslechu srdečních ozev plodu je naopak doporučen Pinardův stetoskop nebo Dopplerův ultrazvukový přístroj. [16]
V roce 2012 bylo provedeno císařským řezem 23 milionů porodů.[17] Ačkoliv se císařský řez běžně doporučuje u porodů dvojčat, podle studií nebyl nikdy prokázán rozdíl ve výsledcích u nekomplikovaných těhotenství po 37. týdnu těhotenství mezi skupinou žen, u nichž bylo vyčkáno na spontánní začátek porodu, oproti skupině, jejíž porod byl proveden lékařsky (ať už císařským řezem nebo vyvoláváním).[18] Dítě v poloze koncem pánevním je také obvykle možné porodit vaginálně. Dosud známé studie prokázaly, že porod koncem pánevním provedený plánovaným císařským řezem je o něco bezpečnější pro dítě, než spontánní vaginální porod. Je zde však o něco nižší bezpečnost pro matku a pravděpodobné dlouhodobější dopady na zdraví dítěte. [19]Císařský řez se doporučuje při známkách tísně plodu nebo v případě, kdy žena trpí tokofobií (patologickým až chorobným strachem z porodu). Hojení při tomto způsobu porodu trvá déle.[11]
V důsledku komplikací při těhotenství a porodu umírá každoročně asi 500 000 matek, sedm milionů žen má vážné dlouhodobé problémy a 50 milionů žen má po porodu zdravotní následky. Většina z nich se týká rozvojového světa. Komplikace zahrnují nepostupující porod, krvácení po porodu, eklampsii a horečku omladnic.[20] Mezi komplikace u dítěte patří nedostatek kyslíku při narození, porodní poranění plodu, porodní nezralost a infekce.[21][22]
Příznaky a symptomy

Nejvýznamnějším projevem porodu jsou silné opakující se kontrakce dělohy. Mezi další projevy patří odchod hlenové zátky, průjem (přirozené čištění těla), odtok plodové vody (může nastat na začátku porodu, před tím, než porod začne, ale i kdykoliv v průběhu porodu nebo těsně před narozením miminka, miminko se může narodit i v plodových obalech, může odtéct v malém i velkém množství).
Úrovně bolesti uváděné rodícími ženami se velmi liší. Jsou ovlivňovány úrovní strachu a úzkosti, zkušenostmi s předchozím porodem, kulturními představami o porodu a bolesti,[23][24] možností pohybu během porodu a podporou získanou během porodu. Osobní očekávání, míra podpory ze strany pečovatelů, kvalita vztahu mezi pečovatelem a pacientem a zapojení do rozhodování jsou důležitější pro celkovou spokojenost rodivších žen než faktory jako věk, socioekonomický status, etnicita, příprava, fyzické prostředí, bolest, nehybnost nebo lékařské zásahy.[25]
Bolest při porodu
Bolest při kontrakcích byla popsána jako pocit podobný velmi silným menstruačním křečím. Prořezávání hlavičky se může projevovat jako intenzivní tah a pálení.Specifická bolest se objevuje během porodu v dolní části zad, těsně nad kostrčí.[26]
Tělo ženy vyplavuje při porodu speciální a velmi silný mix hormonů (oxytocin, endorfiny, melatonin, prolaktin), který ženě navozuje změněný stav vědomí a umožňuje jí porod hladce zvládnout. Je však důležité, aby byly při porodu splněny určité podmínky – pocit bezpečí, podpora ze strany osob přítomných při porodu, možnost chovat se intuitivně, přítmí, celkově příjemné prostředí apod.)[27]
Poddá-li se žena během porodu svému tělu (včetně například potřebě křičet, vulgárně se vyjadřovat, vydávat nezvyklé zvuky nebo se nezvykle pohybovat a někdy i potřebě pustit moč nebo stolici), snižuje to bolestivost, celkově zlepšuje prožitek ženy a zároveň zvyšuje bezpečnost porodu. Proto dnes i Světová zdravotnická organizace a Mezinárodní porodní iniciativa doporučují podporovat ženu v intuitivním chování během celého porodu včetně druhé doby porodní. [28]
Psychologie
Je běžné, že ženy jsou v době těhotenství a po porodu úzkostlivější a starostlivější než jindy. Je to částečně z důvodu hormonálních změn, z velké části ale i proto, že jejich psychika i tělo procházejí obrovskou změnou, s níž se musejí vyrovnat. Zároveň je potřeba vyřešit spoustu otázek spojených s nastávajícím porodem, jako zásadním prožitkem ovlivňujícím další život ženy i miminka, i příchodem nového člověka do rodiny a péčí o něj. Veškeré nevyřešené postoje, úzkosti i traumata z minulosti se v tomto období můžou projevit na psychickém i fyzickém zdraví ženy. Je důležité se jim věnovat, protože tyto obtíže mají vliv na kvalitu života ženy i miminka, můžou dokonce zkomplikovat těhotenství i porod. Emoční výkyvy a nové otázky jsou normální, pokud ale ženě výrazně negativně ovlivňují život, je vhodné vyhledat pomoc duly, porodní asistentky, psychologa či jiné podpory. Je to normální součást péče o sebe i miminko.[29]
V pozdějších stádiích těhotenství dochází k nárůstu hladiny oxytocinu, hormonu, o kterém je známo, že vyvolává pocity spokojenosti, snížení úzkosti a pocity klidu a bezpečí.[30] Oxytocin se dále uvolňuje během porodu, když plod stimuluje děložní čípek a pochvu, a má se za to, že hraje hlavní roli v utváření pouta matky s dítětem a při vytváření mateřského chování. Kojení dítěte také vyvolává uvolňování oxytocinu.[31]
Celkem 70 % až 80 % matek ve Spojených státech amerických zmiňuje po porodu pocity smutku nebo „poporodní blues“ (poporodní splín). Symptomy se obvykle objevují každý den na několik minut až hodin a měly by se zmírnit a vymizet do dvou týdnů po porodu. U některých žen se může objevit poporodní deprese; ve Spojených státech jsou tato onemocnění diagnostikována asi u 10 % matek. Jako účinná profylaxe poporodní deprese se prokázala preventivní skupinová terapie.[32][33]
Vaginální porod

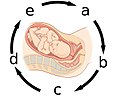
Lidé jsou dvounožci se vzpřímeným postojem. Vzpřímené držení těla způsobuje, že se váha břišního obsahu přenáší na pánevní dno, což je složitá struktura, která musí tuto váhu nejen podepřít, ale musí také umožnit průchod třemi otvory: močovou trubicí, pochvou a konečníkem. Hlava a ramena novorozence musí projít specifickým sledem manévrů, aby prošly pánví matky.
Šest fází typického cefalického (hlavou napřed) porodu:
- Nastaveni hlavičky plodu do příčné polohy. Hlava dítěte směřuje přes pánev k jednomu nebo druhému matčině boku.
- Sestup a předklon hlavy plodu.
- Vnitřní rotace. Hlava plodu se otáčí o 90 stupňů do postavení týlem napřed (occipito-anterior position), takže obličej dítěte směřuje ke konečníku matky.
- Porod v záklonu. Hlava plodu je předkloněná s bradou na hrudi, takže týl nebo temeno hlavičky vede cestu porodním kanálem, dokud zadní část krku netlačí proti stydké kosti a brada neopustí hrudník s přechodem hlavičky do záklonu – jako by dítě chtělo vzhlédnout a zbytek jeho hlavy vychází z porodního kanálu.
- Návrat (restituce). Hlava plodu se otočí o 45 stupňů, aby obnovila svůj normální vztah s rameny, která stále směřují šikmo.
- Zevní rotace. Ramena opakují rotační pohyby hlavy, což lze vidět na závěrečných pohybech hlavičky.
Během porodu se pochva označuje jako „porodní kanál“.
Pozice označuje vztah naléhání plodu k úrovni sedacího trnu. Když je naléhaná část na sedacím trnu, pozice je 0 (synonymum zapojení). Pokud je naléhaná část plodu nad trnem, vzdálenost se měří a popisuje jako minus pozice, které se pohybují od −1 do −4 cm. Pokud je naléhaná část pod sedacím trnem, je vzdálenost uvedena jako plusová pozice (+1 až +4) cm). Na +3 a +4 je naléhaná část na hrázi a je vidět.[34]
Hlava plodu může dočasně změnit tvar (stává se protáhlejší), když se pohybuje porodním kanálem. Tato změna tvaru hlavy plodu se nazývá formování a je mnohem výraznější u žen, které mají první vaginální porod.[35]
Zrání děložního čípku jsou fyzikální a chemické změny v děložním čípku, které jej připravují na roztažení, k němuž dochází v průběhu porodu (tím vzniká porodnická branka). Posouzení stupně zrání děložního čípku lze použít bodovací systém zvaný cervix skóre dle Bishopa, aby bylo možné předvídat načasování porodu a narození novorozence nebo pro ženy ohrožené předčasným porodem. Používá se také k posouzení, kdy žena bude reagovat na vyvolání porodu při přenášeném těhotenství nebo z jiných lékařských důvodů. Existuje několik způsobů vyvolání zrání děložního čípku, které umožní děložním kontrakcím účinně roztáhnout děložní čípek.[36]
Nástup porodu

Existují různé definice nástupu porodu, včetně:
- Pravidelné kontrakce dělohy nejméně každých šest minut se známkami změny v otevírání děložního hrdla nebo preindukce mezi následnými digitálními vyšetřeními.[37]
- Pravidelné kontrakce, které se vyskytují s odstupem méně než 10 minut, a progresivní otevírání děložního čípku nebo preindukce.[38]
- Nejméně tři bolestivé pravidelné děložní kontrakce během 10 minut, z nichž každá trvá déle než 45 sekund.[39]
Aby bylo možné využít jednotnější terminologii, je první fáze porodu rozdělena na „latentní“ a „aktivní“ fázi, kdy latentní fáze je někdy zahrnuta do definice porodu[40] a někdy nikoli.[41]
Mezi běžné příznaky, že porod má začít, může patřit „odlehčení“. Odlehčení je proces, kdy se plod pohybuje dolů z hrudní klece, přičemž hlava dítěte zasahuje hluboko do pánve. Těhotné ženě se pak může zdát, že se jí snadněji dýchá, protože její plíce mají větší prostor pro expanzi, ale tlak na močový měchýř může způsobit častější potřebu vyprázdnění (močení). K odlehčení může dojít několik týdnů nebo několik hodin před začátkem porodu, nebo se dokonce do začátku porodu neobjeví.[42]
U některých žen patří mezi první známky porodu také odchod hlenové zátky (tato zátka držela po celou dobu těhotenství dítě uvnitř dělohy), která vypadá jako hustý rosolovitý chuchvalec nebo hlen. Hlenová zátka může být bezbarvá, bělavá nebo i s příměsí krve. Hlenová zátka se může uvolnit několik dní před zahájením porodu nebo až v průběhu porodu.[42]
Mezi typické příznaky začátku porodu patří také průjem. Střeva matky se tím čistí, aby umožnila co nejsnazší průchod dítěti.
Během života uvnitř dělohy je plod uzavřen v tekutinou naplněné membráně zvané amniotický vak. Krátce před, na začátku nebo během porodu vak praskne. Když dojde k prasknutí vaku blan, které se nazývá „prasklá plodová voda,“ mohou lékaři posoudit potřebu vyvolat porodu, pokud nezačal v době, kdy se domnívají, že je pro dítě bezpečná.[42] Nikdy se však neprokázalo, že by samotný odtok plodové vody zvyšoval riziko infekce za dodržení hygienických pravidel (např. absence pohlavního styku). Co v této situaci naopak riziko infekce zásadně zvyšuje jsou vaginální vyšetření mnohdy prováděná zdravotníky. Jednak nelze zaručit sterilitu rukavice, kterou zdravotník ženu vyšetřuje, jednak se při vyšetření rukou posouvají bakterie v pochvě směrem k miminku.
Potřeba vlídného a bezpečného domácího zázemí, kterou mnoho žen pociťuje od druhé poloviny těhotenství, je někdy nazývána jako „instinkt hnízdění“.
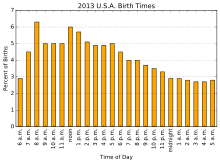
Folklór již dlouho tvrdí, že většina dětí se rodí pozdě v noci nebo velmi brzy ráno, a nedávný výzkum (2018) zjistil, že v USA je to pravda, ale pouze o dětech narozených doma nebo v sobotu nebo v neděli. Všechna další narození se s největší pravděpodobností vyskytnou mezi 8. a 12. hodinou, což je odrazem skutečnosti, že plánované císařské řezy jsou obecně naplánovány na 8 hodin. Podobně narození u vyvolaných porodů roste během ranních hodin a dosáhne vrcholu v 15 hodin. Nejpravděpodobnější den v týdnu pro narození dítěte v USA je pondělí, následované úterým, pravděpodobně to souvisí s plánovanými porody.[43][44]
První doba porodní: latentní fáze
Latentní fáze je obecně definována jako začátek v bodě, ve kterém žena vnímá pravidelné zesilující neustávající kontrakce dělohy.[45] Naproti tomu Braxton Hicksovy kontrakce, tzv. poslíčky, nejsou pravidelné, nenabírají v čase na intenzitě a po nějaké době ustanou. Tyto tzv. falešné kontrakce se objevují jen u některých žen a mohou se objevovat už od přibližně 26 týdne těhotenství. Na rozdíl od skutečných kontrakcí neotevírají porodní cesty, je to pouze trénink dělohy na porod. [46]
Během závěrečných týdnů těhotenství nastávají preindukce, což je ztenčení a roztažení děložního hrdla. Efekt je obvykle kompletní nebo téměř kompletní a roztažení na konci latentní fáze dosahuje asi 5 cm.[47] Během poševního vyšetření může být pociťována míra preindukce a rozšíření. Latentní fáze končí počátkem aktivního prvního stupně.
První doba porodní: aktivní fáze
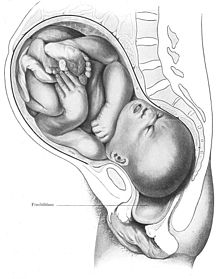
Aktivní fáze porodu má geograficky odlišné definice. Světová zdravotnická organizace popisuje aktivní první fázi jako „období charakterizované pravidelnými bolestivými kontrakcemi dělohy, podstatným stupněm cervikálního efektu a rychlejším roztažením děložního hrdla od 5 cm do plného roztažení pro první a následné porody“.[48] V USA byla definice aktivní porodu změněna z intervalu 3 až 4 cm na 5 cm roztažení děložního hrdla u vícerodiček, tedy matek, které porodily už i dříve, a na 6 cm u prvorodiček, tedy těch, které ještě dříve nerodily.[49] Bylo to provedeno ve snaze zvýšit míru vaginálního porodu.[50]
Poskytovatelé zdravotní péče mohou posoudit pokrok matky v porodu provedením vyšetření děložního hrdla, aby se vyhodnotilo celkové roztažení, vymazání a poloha. Tyto faktory tvoří tzv. biskupské skóre. Cervix skóre dle Bishopa může být také použito jako prostředek k předpovídání úspěchu umělého vyvolávání porodu.
Během vymazání se děložní hrdlo začleňuje do spodního segmentu dělohy. Při kontrakci se děložní svaly stahují a způsobují zkrácení horního segmentu a protahování dolního segmentu směrem nahoru, postupným vypudivým pohybem. Současný plod pak může sestoupit. Plného rozšíření je dosaženo, když se děložní hrdlo dostatečně rozšíří, aby umožnilo průchod hlavy dítěte, což je roztažení na šířku asi 10 cm pro donošené dítě.
Standardní doba latentní první fáze nebyla stanovena a může se u různých žen značně lišit. Trvání aktivní první fáze (od 5 cm do plného roztažení děložního hrdla) však obvykle u prvních porodů („primiparae“) obvykle nepřesahuje 12 hodin a v následných porodech („multiparae“) obvykle nepřesahuje 10 hodin. Střední doba trvání aktivní první fáze jsou čtyři hodiny u prvních porodů a tři hodiny u sekundárních porodů.[51]
Nepravidelný porod, také nazývaný „dysfunkční porod“ nebo „neschopnost postupovat“, je obtížný porod nebo abnormálně pomalý postup porodu, který se vyznačuje progresivním roztažením děložního hrdla nebo nedostatkem sestupu plodu. Po mnoho let byla k určení nepravidelnosti porodu používána Friedmanova křivka, vyvinutá v roce 1955. Novější lékařský výzkum však naznačuje, že Friedmanova křivka nemusí být v současné době použitelná.[52][53] Z dalších výzkumů naopak vyplývá, že je důležité nechat porod plynout svým tempem a nezasahovat do něj jen kvůli standardizovaným časovým lhůtám.[54]
Druhá doba porodní: vypuzení plodu

Vypuzení začíná, když je děložní hrdlo plně rozšířeno, a končí, když se dítě narodí. Se zvyšujícím se tlakem na děložní čípek mohou mít ženy pocit tlaku na pánev a nutkání začít tlačit. Na začátku normální druhé fáze je hlava plně vtažena do pánve; nejširší průměr hlavy prošel pod úrovní pánevního vstupu. Hlava plodu pak pokračuje v sestupu do pánve, pod stydkým obloukem a ven přes poševní vchod (otevření). Tomu napomáhají další úsilí matky, „tlačení“ nebo tahání. Vynoření se hlavy plodu u poševního otvoru se nazývá „korunování“. V tomto okamžiku bude žena cítit intenzivní pocit pálení nebo tlaku.
Když plodový vak během prasknutí nebo tlačení neprorazí, může se dítě narodit s neporušenými membránami. Toto se označuje jako „porod caput galeatum“.
Příchod dítěte na svět znamená úspěšné dokončení druhé fáze porodu.
Druhá doba porodní se mezi jednotlivými ženami liší. U prvních porodů je narození obvykle dokončeno do tří hodin, zatímco u následujících porodů obvykle do dvou hodin.[55] Porody delší než tři hodiny jsou spojeny s klesající mírou samovolného vaginálního porodu a zvyšující se mírou infekce, natržením hráze a porodnické krvácení, stejně jako nutnost intenzivní péči o novorozence.[56]
Třetí doba porodní: porod placenty
Období od okamžiku, kdy je plod vyloučen, až do okamžiku, kdy je vyloučena placenta, se nazývá třetí doba porodní. Porod placenty začíná jako fyziologické oddělení od stěny dělohy. Průměrná doba od porodu dítěte do úplného porodu placenty se odhaduje na 10–12 minut v závislosti na tom, zda je použit aktivní, nebo čekající management.[57] Až u 3 % všech vaginálních porodů je doba trvání třetí fáze delší než 30 minut a vzbuzuje obavy z retence (zadržení) placenty.[58]
Vyloučení placenty může být řízeno aktivně nebo může proběhnout spontánně, což znamená vypuzení placenty bez lékařské pomoci. Aktivní řízení znamená podávání uterotonického léčiva (obvykle umělý oxytocin) do jedné minuty po porodu plodu. [59] Kvůli riziku poporodního krvácení, Světová zdravotnická organizace, Mezinárodní federace gynekologie a porodnictví a Mezinárodní konfederace porodních asistentek ve společném prohlášení doporučují při všech vaginálních porodech podání uterotonik.[60][61][62] Pokud je však poporodní krvácení v normě, není potřeba na porod placenty spěchat a není potřeba rušit matku a podáváním injekce.[63]
Dnes se doporučuje odložit přerušení pupeční šňůry alespoň o jednu minutu, nebo dokud pupečník nepřestane pulzovat (což může trvat několik minut).[64] Až třetina krve novorozence totiž může po porodu ještě být v placentě. Odložené přerušení pupeční šňůry tak usnadňuje miminku adaptaci na život mimo dělohu[65]. Po mnoho let se věřilo, že pozdní přestřihnutí šňůry vede k riziku matky, že po porodu dojde k významnému krvácení, které se nazývá poporodní krvácení. Nedávné posouzení však zjistilo, že opožděné přeřezání šňůry u zdravých kojenců mělo za následek časnou koncentraci hemoglobinu a vyšší porodní hmotnost a zvýšené zásoby železa až do šesti měsíců po narození, aniž by se změnila rychlost poporodního krvácení.[66][67]
Čtvrtá doba porodní

„Čtvrtá doba porodní“ je období, které začíná bezprostředně po narození dítěte a trvá přibližně dvě hodiny. [68] V tomto období intenzivně spolupracuje organismus matky a novorozence, jeden druhému pomáhají přizpůsobit se velké změně – žena se stala matkou a dítě přišlo na venkovní svět mimo dělohu. Matka i dítě by měly být pokud možno neustále v těsném kontaktu, spojení totiž pomáhá stabilizaci dýchání a tělesné teploty novorozence.[69]
Od roku 2014 je včasný[kdy?] poporodní kontakt s pokožkou podporován všemi významnými organizacemi[kdo?], které jsou odpovědné za blaho novorozenců, včetně Americké akademie pediatrů.[70] Světová zdravotnická organizace uvádí, že „proces porodu není dokončen, dokud se dítě bezpečně nepřevede z placentární na mléčnou výživu“. Doporučují, aby byl novorozenec umístěn na kůži matky, tzv. skin to skin kontakt, přičemž se mají odložit jakékoli rutinní zákroky[ujasnit] o nejméně jednu až dvě hodiny. Světová zdravotnická organizace navrhuje, aby počáteční pozorování a vyšetřování dítěte bylo prováděno v blízkosti matky, a tvrdí, že i krátké odloučení od matky před prvním krmením dítěte může narušit proces bondingu. Dále doporučuje častý kontakt skin to skin během prvních dnů po porodu, zejména pokud byl kontakt po porodu z nějakého důvodu přerušen.[71] Americký národní institut pro zdravotní péči rovněž doporučuje odkládat postupy, jako je vážení, měření a koupání, alespoň o jednu hodinu, aby se zajistilo počáteční období kontaktu mezi matkou a novorozencem.[72]
Pokud měla matka nastřiženou nebo roztrženou hráz, je po porodu zašita. Matka je prvních 24 hodin po narození pravidelně vyšetřována kvůli zavinování dělohy a výšce děložního fundu[73], vaginálnímu krvácení, pulsu, krevnímu tlaku a teplotě. Žena by se měla do 6 hodin po porodu vymočit.[74] Následné bolesti (podobné menstruačním bolestem), jsou důsledkem zavinování dělohy.[zdroj?] Obvykle přetrvávají několik dní, typicky bývají cítit při kojení. Lze očekávat, že vaginální krvácení, nazývaný očistky, bude pokračovat několik týdnů; zpočátku jasně červený, postupně přechází v růžový, mění se v hnědý a nakonec ve žlutý nebo bílý.[75] Některé ženy po narození pociťují nekontrolovanou epizodu třesu nebo poporodní zimnici.[zdroj?]
Většina autorit[kdo?] podporuje, aby bylo dítě bezprostředně po narození na 1–2 hodiny dáno do vzájemného kontaktu s kůží matky a rutinní péče by měla být odložena až na později. Mnohé autority dnes dokonce navrhují téměř nepřerušení kontakt ženy a dítěte v podstatě po celé šestinedělí.
Donedávna[kdy?] byly děti narozené v nemocnicích krátce po narození od matek odebrány a přiváženy k matce pouze v době krmení. Matkám bylo řečeno[kým?], že jejich novorozenci budou na samostatném pokoji ve větším bezpečí a že oddělení od dítěte poskytne matce více času na odpočinek.[zdroj?] Dnes[kdy?] je však již jednoznačně doporučen co možná nepřerušovaný kontakt s matkou, případně otcem[76]. Lékařský přehled z roku 2011 zkoumal stávající studie a zjistil, že časný kontakt s pokožkou, který se někdy nazývá skin-to-skin, vedl ke zlepšení kojení, srdečně-dýchací stabilitě a ke snížení frekvence pláče dítěte.[77][78] Cochraneův přehled z roku 2016 zjistil, že styk s kůží při narození zvyšuje pravděpodobnost a účinnost kojení.[79]
Uměle vyvolávání porodu a volitelný císařský řez
V mnoha případech a s rostoucí frekvencí se porod vyvolává uměle nebo se provádí císařským řezem. Císařský řez je vynětí novorozence chirurgickým řezem z břicha, nikoli vaginálním porodem.[80] Počet porodů císařským řezem se v USA v letech 1996 až 2006 zvýšily o 50 %. V roce 2011 bylo 32,8 % narozených v USA porozeno císařským řezem.[80] Vyvolávaný porod a volitelný císařský řez před 39. týdnem těhotenství mohou být pro novorozence škodlivé, stejně jako pro matku buď škodlivé nebo bez prospěchu. Proto mnoho směrnic doporučuje proti nelékařsky vyžadovaným porodům a volitelnému císařskému řezu před 39. týdnem.[81] Míra vyvolávání porodu ve Spojených státech amerických v roce 2012 činila 23,3 procenta a od roku 1990 do roku 2010 se více než zdvojnásobila.[82][83] K vyvolání kontrakcí dělohy se běžně používá oxytocin. V roce 2011 byla zveřejněna velká recenze metod vyvolání porodu.[84]
Pokyny Amerického kongresu porodníků a gynekologů (ACOG) doporučují pro optimální zdraví novorozence při zvažování volitelného vyvolávání porodu úplné zhodnocení stavu matky-plodu, stavu děložního čípku a nejméně 39 dokončených týdnů (celé období) těhotenství. Podle těchto pokynů mohou být znameními pro vyvolávání následující podmínky:
- Předčasné odloučení placenty
- Zánět vnější a vnitřní plodové blány
- Ohrožení plodu, jako je izoimunizace (imunitní reakce včetně vzniku protilátek proti cizím antigenům) vedoucí k hemolytickému onemocnění novorozence nebo oligohydramnionu (snížení množství plodové vody)
- Zánik (úmrtí) plodu
- Těhotenský vysoký tlak
- Poruchy matky, jako je těhotenská cukrovka nebo chronické selhání ledvin
- Preeklampsie nebo božec (eklampsie)
- Předčasný odtok plodové vody
- Těhotenství po termínu
Vyvolávání se také zvažuje z logistických důvodů, jako je vzdálenost od nemocnice nebo psychosociální podmínky, ale v těchto případech musí být provedeno potvrzení těhotenského stáří a vyzrálost plic plodu musí být potvrzena otestováním. ACOG také poznamenává, že kontraindikace vyvolávání porodu jsou stejné jako u spontánního vaginálního porodu, včetně vcestné cévy, kompletního vcestného lůžka, výhřezu pupečníku nebo aktivní infekce genitálního oparu.[85]
Světová zdravotnická organizace uvádí, že císařský řez je velká operace a i když je obecně bezpečný, nese krátkodobá a dlouhodobá rizika, včetně možného vlivu na další těhotenství. Proto by se k němu mělo přistupovat pouze tehdy, když je lékařsky opodstatněný.[86]
Řízení
U porodů může pomáhat řada profesionálních pracovníků, v českém prostředí typicky lékařů se specializací gynekologie- porodnictví a porodních asistentek. U nízkorizikových těhotenství vede účast obou k podobným výsledkům.[87] Z nezdravotnických profesí může být při porodu přítomná dula.
Příprava
U žen s nízkým rizikem dnes Světová zdravotnická organizace doporučuje podávání tekutin, případně i jídla – podle přání rodičky – během porodu. [88] Totéž doporučuje i Mezinárodní iniciativa za porodní péči podporovaná Mezinárodní federací gynekologů a porodníků (FIGO) a Mezinárodní konfederací porodních asistentek (ICM). [89] Dřívější pochybnosti o tom, zda mají ženy při porodu jíst nebo pít [90] [91] byly již vyvráceny.
Dříve bývalo běžnou praxí holení oblasti kolem pochvy, protože se věřilo, že odstranění chloupků sníží riziko infekce, usnadní nastřižení hráze (chirurgický řez pro zvětšení poševního otvoru) a pomohlo by s operačním porodem. Světový zdravotnická organizace dnes holení při porodu nedoporučuje.[92] Později se totiž objevují i nežádoucí účinky, jako např. podráždění, zarudnutí a více povrchových škrábanců od břitvy. Navíc jde o zbytečný zásah do intimity rodičky, který může ženu stresovat a tím narušit chod porodu. Další snahou o prevenci infekce bylo použití antiseptického roztoku chlorhexidinu nebo jodovaného povidonu v pochvě. Důkaz přínosu chlorhexidinu chybí.[93] Proto jej Světová zdravotnická organizace dnes označuje za nedoporučený postup[92]. Při provádění císařského řezu bylo zjištěno snížené riziko při použití jodovaného povidonu.[94]
Aktivní řízení porodu
Aktivní řízení porodu jako prevenci pomalu postupujícího porodu dnes již Světová zdravotnická organizace označuje jako nedoporučenou praktiku. [95] Rutinní použití praktik aktivního řízení porodu taktéž nedoporučuje Mezinárodní porodní iniciativa.[96]
Přezkum aktivního managementu u nízkorizikových žen v roce 2013 zjistil, že ve srovnání s běžnou péčí nedošlo k rozdílům co do používání léků na bolest, míry mateřských nebo novorozeneckých komplikací nebo asistovaných vaginálních porodů. Došlo k mírnému snížení počtu císařských řezů, nicméně aktivní řízení bylo vnímáno jako „vysoce normativní a intervenční“.[97]
Světová zdravotnická organizace uvádí: „Zatímco zvýšení porodu může být prospěšné při prevenci potermínového porodu, její nevhodné použití může způsobit škodu.“ Světová zdravotnická organizace navrhuje, aby se „zabránilo systematickému používání sady intervencí („aktivního řízení porodu“), jako prevenci pomalu postupujícího porodu, protože je vysoce normativní a může podkopat rozhodnutí žen a samostatnost během péče.“[98] Stejně tak Světová zdravotnická organizace dnes již nedoporučuje rutinně používat praktiky aktivního vedení porodu, jako je dirupce vaku blan (lidově řečené „puštění vody“), kontinuální kardiotokografii (lidově řečený "monitor" nebo "pásy"), klystýr, podání syntetizovaného oxytocinu (pitocinu) v rané fázi porodu nebo podání spasmolytik.[92]
Vede se debata o účinnosti aktivního řízení porodu při císařských řezech.[99][100]
Aktivní řízení porodu bylo poprvé použito v šedesátých letech v Irské národní porodnici v irském Dublinu a stalo se proto známé jako „dublinská praxe“.[101][102]
Ovládání bolesti
Bez léků
Během porodu tělo ženy přirozeně produkuje silný mix hormonů, který zahrnuje oxytocin, endorfiny, melatonin a prolaktin, ve druhé době porodní i noradrenalin. Tyto biologické mechanismy ženě pomáhají celý náročný porodní proces zvládnout. Podmínkou pro dobré zvládání porodu je ale i vhodné prostředí – např. přítmí, ticho nebo uklidňující hudba, pocit intimity, vlídná atmosféra, absence tlaku a rušivých faktorů, svoboda pohybu a projevu (včetně například potřeby křičet), laskavá podpora, pocit, že ženu provází porodem někdo, koho zná a komu důvěřuje apod.
Pak má žena všechny předpoklady porod zvládnout i bez použití medikamentů. Jestliže se ženu prostředí, v němž rodí, stresuje, jsou narušeny přirozené biologické mechanismy porodu a tím pádem i bolest, kterou žena během porodu zažívá, může být vyšší.[103]
Některé ženy se raději během porodu vyhýbají analgetickým lékům. Může být prospěšná psychologická příprava. Relaxační techniky, hypnoterapie, dechové techniky, ponoření do vody, masáže a akupunktura mohou poskytnout úlevu od bolesti.[104] Bylo zjištěno, že akupunktura a relaxace snižují počet potřebných císařských řezů. Bylo zjištěno, že ponoření do vody zmírňuje bolest během první fáze porodu, snižuje potřebu umrtvení a zkracuje dobu porodu, avšak bezpečnost a účinnost ponoření během tzv. porodu do vody nebyla prokázána ani spojena s výhodou pro matku nebo pro plod.[105]
Mezi ověřené techniky, které tlumí bolest a celkově pomáhají ženám porod zvládnout, patří také: protitlak (zatlačit rukou na místo, kde žena vnímá kontrakce nejsilněji - typicky oblast křížové páteře), teplo (přikládání nahřívacích polštářků nebo teplá sprcha do míst, která je potřeba uvolnit – typicky křížová páteř a hráz) chlad (led, chladné obklady nebo studená sprcha tam, kde nepomáhá teplo), pobyt ve sprše nebo porodním bazénku.[106] Tyto techniky pro celkové dobré zvládání porodu doporučuje i Světová zdravotnická organizace.
Většina žen chtějí někoho, kdo by je během porodu podpořil, jako např. porodní asistentku, zdravotní sestru nebo dulu; nebo laickou osobu, jako je otec dítěte, rodinný příslušník nebo blízký přítel. Studie zjistily, že nepřetržitá opora během porodu a porodu snižuje potřebu léků a císařského řezu nebo operativního vaginálního porodu a vede ke zlepšení Apgar skóre u novorozenců.[107][108]
Lékové
Různá opatření pro tlumení bolesti mají různé stupně úspěchu a různé vedlejší účinky na ženu a její dítě. V některých zemích Evropy lékaři běžně předepisují inhalovaný plynný oxid dusný pro tlumení bolesti, zejména jako směs 53 % oxidu dusného a 47 % kyslíku, známou jako Entonox; ve Velké Británii mohou porodní asistentky použít tento plyn bez lékařského předpisu.[109] Mezi výhody oxidu dusného patří možnost se volně pohybovat, jednoduchá aplikace, možnost kdykoli začít i přestat, uvolnění a snížení míry úzkosti. Mezi nevýhody patří to, že se mu žena musí aktivně věnovat (tedy vdechovat jej před nástupem každé kontrakce. Možným rizikem je netečnost, ospalost nebo nevolnost.[110]
Mezi populární nástroje lékařského řízení bolesti v nemocnicích patří lokální anestetické epidurály (EDA) a spinální anestézie. Epidurální analgezie je obecně bezpečná a účinná metoda pro úlevu od bolesti při porodu, ale je spojena s delším porodem, operativnějším zásahem (zejména operační porod) a zvýšením nákladů.[111] Nedávný přehled z Cochrane však naznačuje, že nové epidurální techniky již nemají žádný vliv na délku porodu a použití nástroje.[112] Obecně bolesti a stresové hormony vzrůstají během porodu u žen bez epidurálu, zatímco po podání epidurální analgezie se míra bolesti, strachu a objem vyloučených stresových hormonů se snižují, ale později se zvyšují.[113] Lék podávaný epidurálně může procházet placentou a vstupovat do krevního oběhu plodu.[114] Epidurální analgezie nemá statisticky významný dopad na riziko císařského řezu a nezdá se, že by měla okamžitý účinek na stav novorozence, jak se stanovuje pomocí Apgarova skóre.[112]
Mezi výhody epidurálu patří vysoká účinnost (funguje u cca 90% žen), možnost si odpočinout a nabrat síly v případě únavy. Výhodou také je, že epidurál nepřechází do krve dítěte. Mezi nevýhody epidurálu patří relativně dlouhá doba od rozhodnutí po účinek (hadičku musí zavést anesteziolog, kterého je potřeba nejprve sehnat, aplikace trvá asi 10 minut a pak ještě cca 15 minut trvá nástup účinku), podle studií zvyšuje pravděpodobnost klešťového porodu, vakuum extrakce nebo porodního poranění (z důvodu snížené citlivosti ženy), může přinést snížení efektivity kontrakcí a tedy možné zpomalení porodu, zvyšuje pravděpodobnost použití umělého oxytocinu, může zpomalit vypuzovací fázi porodu. Aplikaci epidurálu je potřeba včas ukončit, aby žena ve druhé době porodní již nebyla pod jeho vlivem.[115]
Používají se také opioidy jako je například fentanyl, petidin, nalbufin... Obvykle se aplikují do žíly pomocí infuze (kapačky). Jejich použití není doporučeno cca 2 hodiny před narozením děťátka. Tyto léky jsou v nemocnicích běžně dostupné, rychle se aplikují a mívají rychlý účinek. Nevýhodou je možnost nevolnosti, pocity omámení, zmatení. Zavedení pomocí infuze znamená pravděpodobně nutnost být na lůžku po dobu aplikace i častější potřebu monitorování srdeční frekvence miminka. Tyto léky přechází přes placentu do krve dítěte. Můžou vést k problémům s kojením, změnám srdečního rytmu miminka, obtížnější dechové adaptaci miminka, celkové ochablosti miminka po porodu atd. [116]
Urychlení porodu

Světová zdravotnická organizace dnes u nízkorizikových těhotenství urychlování porodu, tedy soubor praktik, který je součástí tzv. aktivního vedení porodu, vůbec nedoporučuje. Je totiž prokázáno, že u fyziologických porodů (kterých je drtivá většina) je nejbezpečnější nechat porodu jeho přirozené tempo. Umělé zásahy do porodu mohou přinášet zdravotní rizika pro matku i dítě. Proto by k něm mělo být přistoupeno jen v odůvodněných případech, po zvážení přínosů a rizik.[117]
Urychlování porodu zahrnuje medicínské zákroky ke zvýšení intenzity a trvání kontrakcí po začátku porodu. Mezi nejčastější způsoby urychlení porodu se řadí nitrožilní podání syntetizovaného oxytocinu (pitocinu) a protržení vaku blan, případně nitrožilní podání spasmolytik k uvolnění svalstva.[118] [119]
Tyto zákroky byly v minulosti tak zažité, že je v mnohých porodnicích rutinně praktikovali ihned po příjmu, jinde zase na základě informace, že dilatace porodní branky by měla postupovat nejméně 1 cm za hodinu, jinak se jedná o pomalu postupující porod. Tyto informace byly již vyvráceny.
WHO proto dnes označuje jako nedoporučenou praktiku podání oxytocinu nebo protržení vaku blan v raných fázích porodu.[120] Stejně tak nedoporučuje podání spasmolytik za účelem prevence pomalu postupujícího porodu.V mnoha porodnicích se přesto stále jedná o běžně používané postupy.
Podání umělého oxytocinu může mít smysl v situacích, kdy je potřeba, aby se miminko narodilo co nejdříve - například při preeklampsii či velkém vyčerpání rodící ženy. [121]
Nastřižení hráze
Během porodu může dojít k natržení hráze, nejčastěji ve chvíli, kdy vychází hlava dítěte, zejména při rychlém průchodu hlavičky. Natržení může postihnout kůži hráze nebo zasahovat do svalů, análního svěrače a konečníku. Preventivní nastřižení hráze byla (a v mnohých porodnicích stále je) běžně používaná praktika, s odůvodněním, že nastřižení je prevence natržení, obecně to však není nutné.[11]
Dříve se totiž věřilo, že nástřih zabrání velkým trhlinám a urychlí porod. Dnes však již víme, že má-li žena dostatek času, je podporována svým okolím a může si intuitivně zvolit pozici pro druhou dobu porodní, pochva se sama rozšíří natolik, že hlavička dobře projde, a v průběhu šestinedělí se zase vrátí do původní velikosti. Je velká pravděpodobnost, že v dobrých podmínkách k poranění hráze vůbec nedojde. A případně, dojde-li k němu, bude pravděpodobně menší, méně bolestivé, bude méně náchylné k infekcím a bude se lépe hojit, než nástřih. Žádný výzkum nikdy neprokázal, že by nástřih hráze zabránil vážným trhlinám.[122]
Mezinárodní porodnická iniciativa v dokumentu 12 kroků k bezpečné a respektující péči o matku a dítě dnes rutinní nástřih hráze označuje jako nedoporučenou praktiku. Světová zdravotnická organizace doporučuje poskytovatelům péče použití technik k prevenci poranění hráze jako je například masáž oblasti hráze, přikládání teplých obkladů a aktivní ochranu hráze rukama, tzv. hands on.[123][124]
Cochraneův přehled z roku 2017 porovnával nastřižení podle potřeby (selektivní) s rutinním nastřižením, aby se určily možné výhody a škody pro matku a dítě. Přezkum zjistil, že selektivní zásady pro nastřižení poskytovaly řadu výhod ve srovnání s běžným nastřihováním. Ženy zažily méně závažné poranění hráze, méně šití a méně hojivých komplikací po sedmi dnech bez rozdílu výskytu bolesti, úniky moči, bolestivé soulože nebo těžká poševní/hrázová traumata po porodu.[125]
Instrumentální porod
K usnadnění porodu lze použít porodnické kleště nebo vakuumextraktor. Mezinárodní porodnická iniciativa řadí použití kleští nebo vakuum extraktoru při porodu mezi potenciálně škodlivé pro nízkorizikové rodičky, v případě některých komplikací však může být jejich použití opodstatněné či dokonce nutné. [126] Michel Odent, průkopník moderního porodnictví, uvádí, že na jeho klinice v Pithiviers nikdy nepoužívaly kleště. V některých komplikovaných případech, zhruba u 6% porodů, byl použit vakuum extraktor. [127]
Vícečetný porod
V případech, kdy se objeví první hlava prvního dvojčete, mohou být dvojčata často porozena vaginálně. V některých případech se dvojčata rodí na větším sále nebo na operačním sále, např. v případě komplikace:
- Obě dvojčata se narodí vaginálně – k tomu může dojít, jak když se prvnímu objeví první hlavička a druhé je otočeno koncem pánevním, tak když se pomáhá kleštěmi / přísavkou
- Jedno dvojče se narodilo vaginálně a druhé císařským řezem.
- Jsou-li dvojčata spojena v jakékoli části těla – nazývají se siamská dvojčata, rodí se většinou císařským řezem.
Podpora, opora

Porod je složitý biologický proces. Ženy jsou však biologicky připraveny ho zvládnout. Jestliže je žena při porodu vystavena stresu, nekomfortu, neznámému či nepřátelskému prostředí, nadměrnému hluku, světlu apod., dojde ke zvýšené produkci adrenalinu. Což obvykle znamená zpomalení, někdy i úplnému zastavení porodu. Dále se tím snižuje bezpečnost porodu pro matku i dítě. Emoční pohoda ženy při porodu, pozitivní porodní prožitek ženy i dítěte tedy významně podporují bezpečnost porodu.[128]
Porodnická péče ženy často vystavuje ústavním procedurám, což může mít nepříznivé účinky na vývoj porodů. Podpůrná péče během porodu by měla ideálně zahrnovat emoční podporu, opatření pro pohodlí a informace. , Emoční podpora a pohodlí ženy podporují fyzický proces porodu, jakož i pocit kontroly ze strany ženy, čímž se snižuje potřeba porodnických zásahů. Nepřetržitou podporu mohou poskytovat nemocniční personál, jako jsou zdravotní sestry nebo porodní asistentky, duly, nebo společníci podle výběru ženy. Existuje stále více důkazů o tom, že účast otce dítěte na porodu vede k lepšímu porodu a také po porodu, pokud otec nevykazuje nadměrnou úzkost.[129]
Nepřetržitá podpora porodu napomáhá spontánnímu porodu tj. bez císařského řezu, vakuum extraktoru nebo kleští, ´může znamenat kratší porod a pozitivnější zkušenost s porodem. Nepřetržitá podpora porodu také snižuje potřebu užívat léky proti bolesti a snížuje riziko nízkého skóre Agpar skóre dítěte v páté minutě.[130]
Sledování plodu
Externí sledování
Ke sledování plodu během porodu lze použít jednoduchý Pinardův stetoskop nebo Dopplerův ultrazvukový přístroj („Doppler, dopton“). Metoda externího (neinvazivního) sledování plodu (EFM) během porodu je kardiotokografie pomocí kardiotokografu (lidově též řečený "monitor" nebo "pásy"), který se skládá ze dvou senzorů: Srdeční (kardio) senzor je ultrazvukový senzor, podobný Dopplerovu fetálnímu monitoru, který nepřetržitě emituje ultrazvuk a detekuje pohyb srdce plodu charakteristikou odraženého zvuku. Tlakově citlivý kontrakční měnič, nazývaný tocodynamometr (toco), má rovnou plochu, která je na kůži fixována pásem kolem břicha.[131]Tlak potřebný ke zploštění části stěny koreluje s vnitřním tlakem, a tím poskytuje odhad kontrakce.[132] Monitorování pomocí kardiotokografu (CTG) může být přerušované nebo nepřetržité.
Sledování plodu s pomocí kardiotokografu bývalo dříve běžnou praktikou, ve vyspělém světě se od něj však již upouští nebo upustilo. Žádný vědecký výzkum totiž neprokázal, že by zlepšil výsledky pro děti nebo matky. Jediným vědecky prokázaným výsledkem je zvýšení počtu císařských řezů. [133]Světová zdravotnická organizace u spontánního porodu zdravých žen označuje nepřetržité sledování na kardiotokografu jako nedoporučenou praktiku. Stejně tak nedoporučuje rutinní použití kardiotokografie pro posouzení stavu plodu při příjmu. Naopak doporučuje ke sledování stavu plodu při přijmu i v dalším průběhu porodu u zdravých rodiček používat Pinardův stetoskop nebo Dopplerův ultrazvukový přístroj.[134][135] Světová zdravotnická organizace uvádí: „V zemích a prostředích, kde se nepřetržitě používá CTG k obraně před soudními spory, by si měly být všechny zúčastněné strany vědomy, že tento postup není založen na důkazech a nezlepšuje porodní výsledky.“[136]
Interní sledování
Před použitím interního (invazivního) monitorování musí odtéct mateřská voda. Pod invazivnější monitorování patří měření míry srdeční aktivity plodu, případně intrauterinního tlakového katétru (IUPC). Může také zahrnovat testování pH pokožky hlavy.
Komplikace
Podle údaje k roku 2015 došlo od roku 1990 k poklesu úmrtnosti matek o 44 procent. Podle údajů z roku 2015 však každý den zemře na příčiny související s těhotenstvím nebo porodem 830 žen a na každou ženu, která zemře, se 20 nebo 30 setká se zraněními, infekcemi nebo zdravotním postižením. Většině z těchto úmrtí a zranění lze zabránit.[138][139]
Každoročně zemře na komplikace v těhotenství a při porodu více než 100 000 žen, nejméně sedm milionů má vážné zdravotní problémy a dalších 50 milionů má nepříznivé zdravotní 830 žen následky po porodu, Světová zdravotnická organizace proto v roce 2008 vyzvala k posílení zdravotní péče o matku a novorozence. Na podporu zlepšování dovedností v porodní asistenci zřídila tato organizace vzdělávací program pro porodní asistentky, Akce pro bezpečné mateřství.[20]
Rostoucí míra úmrtnosti matek ve Spojených státech amerických (USA) vyvolává obavy. V roce 1990 se umístily na 12. místě ze 14 analyzovaných zemí. Od té doby se však míra úmrtnosti matek všech dalších zemí neustále snižuje, zatímco americká míra dramaticky stoupá. Zatímco každý další rozvinutý národ ze 14 analyzovaných v roce 1990 vykazoval úmrtnost v roce 2017 menší než 10 úmrtí na každých 100 000 živě narozených dětí, míra v USA vzrostla na 26,4. Pro srovnání ve Velké Británii je míra druhá nejvyšší s hodnotou 9,2 a Finsko je nejbezpečnější s mírou úmrtnosti 3,8 na 100 000 dětí.[140] Kromě toho na každých 700 až 900 amerických žen, které zemřou každý rok během těhotenství nebo při porodu, 70 zažívá významné komplikace, jako je krvácení a selhání orgánů, což představuje více než jedno procento.[141]
Ve srovnání s jinými vyspělými zeměmi mají Spojené státy americké také vysokou kojeneckou úmrtnost. Společnost Trust for America's Health uvádí, že k roku 2011 bylo asi u třetiny amerických narození nějaké komplikace; mnoho z nich přímo souvisí se zdravím matky, včetně zvýšené míry obezity, cukrovky 2. typu a fyzické nečinnosti. Americké centrum pro kontrolu a prevenci nemocí vedlo iniciativu ke zlepšení zdraví žen před počátkem početí ve snaze zlepšit jak úmrtnost novorozenců, tak matek.[141]
Porod a porodní komplikace
Nepostupující porod
V názorech na to, co to je nepostupující porod, panují značné rozdíly. Podle Světové zdravotnické organizace by ženy měly mít tyto informace: 1) Délka latentní fáze první doby porodní nebyla nikdy stanovena. 2) Délka aktivní fáze první doby obvykle nepřesahuje 12 hodin u prvorodiček a 10 hodin u druhorodiček. 3) Délka druhé doby porodní obvykle nepřesáhne 3 hodiny u prvorodiček a 2 hodiny u vícerodiček. Délka trvání každé doby porodní je však značně individuální. Světová zdravotnická organizace dále výslovně nedoporučuje posuzovat, zda jde o nepostupující porod, podle toho, že během aktivní fáze první doby porodní dochází k dilataci branky o 1 cm za hodinu. (Dříve běžně používaná praktika.) Toto tempo postupu je totiž pro řadu rodiček nerealisticky rychlé. [142]
Také je důležité vědět, že na začátku druhé doby porodní u některých rodiček nastává takzvaná fáze odpočinku. To znamená, že kontrakce dělohy na krátké období (typicky 5 - 30 minut, ale i déle) ustanou. Jedná se o fyziologický jev. Někdy si totiž rodící žena potřebuje odpočinout, případně i zdřímnout, aby měla dostatek sil na druhou dobu porodní. Přesto bývá zdravotníky tento jev někdy vyhodnocen jako nepostupující porod.[143]
Druhá fáze porodu může být zpožděna nebo zdlouhavá v důsledku špatného nebo nekoordinovaného děložního působení, abnormální polohy dělohy, dystokii ramének nebo kvůli kefalopelvickému nepoměru (nepoměr velikosti hlavičky a pánve) (malá pánev nebo velké dítě). Prodloužený porod může mít za následek vyčerpání matky, porodní tíseň plodu a další komplikace, včetně poporodního píštěle.[144]
Eklampsie
Eklampsie je nástup záchvatů (křeče) u ženy s preeklampsií. Preeklampsie je porucha v těhotenství doprovázená vysokým krevním tlakem a velkým množství bílkovin v moči nebo jiným špatným fungováním orgánů. Na preeklampsii se běžně vyšetřuje během předporodní péče. Začátek záchvatů může být před, během nebo zřídka po porodu. Asi jedno procento žen stižených eklampsií umírá.
Poporodní komplikace
Poporodní komplikace jsou komplikace, které se vyskytují především během šestinedělí. Poporodní období lze rozdělit do tří různých fází; počáteční nebo akutní fáze šest až dvanáct hodin po porodu; subakutní období po porodu, které trvá dva až šest týdnů, a opožděné období po porodu, které může trvat až šest měsíců. V subakutním období po porodu hlásí 87 % až 94 % žen alespoň jeden zdravotní problém.[145][146] Dlouhodobé zdravotní problémy (přetrvávající i po opožděném období po porodu) uvádí 31 % žen.[147]
Poporodní krvácení
Poporodní krvácení je ve světě hlavní příčinou úmrtí rodiček, zejména v rozvojových zemích. Celosvětově se vyskytuje asi 8,7 milionkrát ročně a má za následek 44 000 až 86 000 úmrtí ročně. Nejčastější příčinou krvácení po porodu je děložní atonie, neschopnost dělohy se stahovat. Po porodu placenty je děloha ponechána s velkou oblastí otevřených krevních cév, které se musí zúžit, aby nedošlo ke ztrátě krve. K atonii dělohy mohou přispět zachovaná placentární tkáň a infekce. Pokud není rychle léčena, velká ztráta krve vede k hypovolemickému šoku, k nedostatečnému prokrvení životně důležitých orgánů a ke smrti.
Světová zdravotnická organizace dnes doporučuje proto ve třetí době porodní preventivní podání uterotonik (tedy syntetického oxytocinu) všem ženám. [148] Účelem tohoto zákroku je urychlit odloučení placenty a zabránit poporodnímu krvácení. Poporodní krvácení je velmi nebezpečná avšak poměrně vzácná komplikace. Jestliže je v normě, je možné zvážit odložení nebo odmítnutí použití umělého oxytocinu.[149]
Poporodní infekce
Poporodní infekce, také známé jako dětská horečka a horečka šestinedělí, jsou bakteriální infekce reprodukčního traktu po porodu nebo po potratu. Mezi příznaky a symptomy obvykle patří horečka vyšší než 38 °C, zimnice, bolesti v podbřišku a pravděpodobně zapáchající poševní výtok. K infekci obvykle dochází po prvních 24 hodinách a během prvních deseti dnů po porodu. V rozvojových zemích infekce zůstává hlavní příčinou úmrtí a nemocnosti matek. V patologické fyziologii a v léčbě poporodní horečky dítěte byla klíčová práce rakouského lékaře Ignáce Semmelweise a jeho práce zachránila mnoho životů.
Psychologické komplikace
Porod může být intenzivní událostí a navenek se mohou projevit silné emoce, ať pozitivní nebo negativní. Abnormální a přetrvávající strach z porodu se nazývá tokofobie (strach z porodu). Rozšíření strachu z porodu na celém světě se pohybuje mezi 4–25 %, přičemž 3–7 % těhotných žen má klinický strach z porodu.[150][151]
Většina nových matek může po porodu pociťovat mírné pocity neštěstí a starostí. Kojenci vyžadují hodně péče, takže je normální, že matky se této péče strachují nebo jsou unavené. Pocity, často nazývané „poporodní blues“ (poporodní splín), postihují až 80 procent matek. Bývají poněkud mírné, trvají týden až dva a obvykle samy vymizí.[152]
Poporodní deprese se liší od „poporodního blues“. Při poporodní depresi mohou být pocity smutku a úzkosti extrémní a mohou narušovat schopnost ženy pečovat o sebe nebo o svou rodinu. Poporodní deprese vzhledem k závažnosti příznaků vyžaduje obvykle léčbu. Stav, který se vyskytuje téměř u 15 procent rodiček, může začít krátce před porodem nebo kdykoli po porodu, ale obvykle začíná mezi týdnem a měsícem po porodu.[152]
Posttraumatická stresová porucha po porodu je psychologická porucha, která se může vyvinout u žen, které nedávno porodily.[153][154][155] K příčinám patří například akutní císařský řez, předčasný porod, nedostatečná péče během porodu, nedostatečná sociální podpora po porodu a další. Další možnou příčinou je tzv. porodnické násilí, kterému je vystavena řada žen. Ze strany zdravotnického personálu může jít napříkad o manipulaci, nátlak, zastrašování, nadužívání léků, označování přirozených procesů za patologické, ztráta možnosti rozhodovat o svém těle nebo o svém dítěti apod. Ačkoli je tento jev přehlížen, stále se v menší či větší míře jedná o běžnou praxi v řadě porodnic.[156]
Příklady symptomů jsou dotěrné myšlenky, noční můry a zpětné myšlenky, stejně jako symptomy vyhýbání se zátěži (včetně ztráty paměti na celou událost nebo její části), problémy s rozvojem vazby matka-dítě a další podobné těm, které se běžně vyskytují při posttraumatické stresové poruše (PTSP). Mnoho žen, které zažívají příznaky PTSP po porodu, je diagnostikováno s poruchami poporodní deprese nebo s poruchami přizpůsobení. Tyto diagnózy mohou vést k nedostatečné léčbě.[157]
Poporodní psychóza je vzácná psychiatrická nouzová situace, při které se objevují příznaky vysoké nálady a urychlení myšlenek (mánie), deprese, vážná pomatení, ztráta inhibice, paranoia, halucinace a bludy, které začínají náhle v prvních dvou týdnech po porodu. Příznaky se liší a mohou se rychle změnit.[158] Obvykle vyžaduje hospitalizaci. Nejzávažnější příznaky trvají od dvou do dvanácti týdnů a zotavení trvá šest měsíců až jeden rok.[158]
Komplikace u plodu

Pět příčin tvoří asi 80 procent novorozeneckých úmrtí. Patří mezi ně předčasný porod a nízká porodní hmotnost, infekce, nedostatek kyslíku při narození a trauma během porodu.[22]
Předčasný porod
Předčasný porod je narození dítěte v těhotenském stáří (gestačním věku) do 37 týdnů. Odhaduje se, že jedno z 10 dětí se narodilo předčasně. Předčasný porod je hlavní příčinou úmrtí dětí mladších pěti let, ačkoli mnoho z nich přežívá s postižením, jako např. poruch učení a problémů zraku a sluchu. Příčiny předčasného narození mohou být neznámé nebo mohou souviset s některými chronickými chorobami, jako je cukrovka, infekce a jiné. Světová zdravotnická organizace vypracovala instrukce s doporučeními ke zlepšení šance na přežití a zlepšení zdravotních výsledků u předčasně narozených dětí.[159]
Novorozenecká infekce
Novorozenci jsou v prvním měsíci života náchylní k infekci. Nejčastější příčinou těchto občas smrtelných infekcí je bakterie S. agalactiae (streptokok skupiny B). Dítě se infekcí nakazí od matky během porodu. V roce 2014 se odhadovalo, že se tyto bakteriální infekce streptokoka skupiny B vyskytly přibližně u 1 z 2000 novorozenců se v prvním týdnu života, obvykle se projevily jako onemocnění dýchacích cest, obecná sepse nebo meningitida.[161]
S vrozenými vadami a infekcemi novorozenců jsou spojeny také neléčené pohlavně přenosné infekce (PPI), zejména v oblastech, kde je míra infekce vysoká. Většina PPI nemá žádné příznaky nebo pouze mírné příznaky, které nemusí být rozpoznány. Míra úmrtnosti způsobená některými infekcemi může být vysoká, například celková porodní úmrtnost spojená s neléčenou příjicí je 30 procent.[162]
Dušení při porodu
Dušení při porodu (porodní asfyxie) jsou zdravotní potíže, které jsou důsledkem nedostatku kyslíku u novorozence, který během porodu trvá tak dlouho, aby způsobil fyzickou újmu, obvykle mozku. Poškození vlivem nedostatku kyslíku se může postihnout většinu orgánů novorozence (srdce, plíce, játra, střeva, ledviny), ale poškození mozku vzbuzuje největší obavy a je u něj asi nejmenší pravděpodobnost, že se rychle nebo úplně vyléčí.[163]
Mechanické poškození plodu
Mezi rizikové faktory poranění plodu patří porod velkého plodu (velké dítě), obezita matky, potřeba operačního porodu a nezkušený ošetřovatel. Mezi specifické situace, které mohou přispět k poranění, patří porody koncem pánevním a dystokie ramen. Většina poranění plodu se vyléčí bez dlouhodobého poškození, ale porodní obrna brachiálního plexu může vést k Erbově obrně nebo Klumpkeho paralýze.[164]
Dějiny
Proces porodu v západní společnosti se v průběhu let výrazně vyvíjel.
Role mužů
Historicky byly ženy během porodu a porodu navštěvovány a podporovány jinými ženami. Školení porodních asistentek v evropských městech začala v 15. století, ale venkovským ženám obvykle pomáhala rodina nebo přátelé.[165] Nebyla to však jen dámská společenská pouta, jak někteří historici vylíčili – atmosféru často naplňoval strach a bolest, protože smrt při porodu byla běžnou událostí.[166] Ve Spojených státech amerických nebýval manžel v porodní místnosti až do 50. let 20. století. Nezáleželo na tom, zda se jednalo o domácí porody; manžel čekal dole nebo v jiné místnosti v domě.[167] Pokud porod probíhal v nemocnici, manžel byl v čekárně.[167] Otcové byli v místnosti povoleni, pouze pokud byl život matky nebo dítěte vážně ohrožen. V roce 1522 byl německý lékař odsouzen k smrti za to, že se propašoval do porodní místnosti převlečen za ženu.[165]
Je ironií, že většina průvodců týkajících se těhotenství a porodu byla napsána muži, kteří se nikdy nezúčastnili porodu. Řecký lékař Soranus z Efezu napsal ve druhém století našeho letopočtu knihu o porodnictví a gynekologii, na kterou se odkazovalo dalších tisíc let. Kniha obsahovala bezbřehé množství domácích léků na těhotenství a porod, které by mnohé moderní ženy a zdravotníci považovali za odporné.[165]
Nemocnice
Historicky většina žen porodila doma bez nutnosti okamžité lékařské péče. V prvních dnech hospitalizace při porodu bylo v Paříži mateřské oddělení 17. století neuvěřitelně přetíženo, přičemž až pět těhotných žen sdílelo jedno lůžko. V této nemocnici zemřela během porodu jedna z pěti žen.[165] Na počátku průmyslové revoluce se porod doma ztížil kvůli přetíženým obytným prostorům a špinavým životním podmínkám. To přivedlo městskou a nižší třídu do nově dostupných nemocnic, zatímco bohaté a střední třídy pokračovaly v porodech doma.[168] V důsledku toho byla mezi bohatšími ženami nižší úmrtnost matek než u nižší sociální třídy.[169] Během 20. století rostla dostupnost nemocnic a více žen začalo rodit v nemocnicích.[170] Ve Spojených státech amerických porodilo v roce 1900 v nemocnicích 5 % žen. Do roku 1930 porodilo v nemocnicích 50 % všech žen a 75% žen z měst.[165] Do roku 1960 se tento počet zvýšil na 96 %.[166] Do 70. let 20. století klesla míra porodnosti doma na přibližně 1 %.[171] Ve Spojených státech amerických byly střední třídy zvláště vnímavé k medializaci porodu, které slibovalo bezpečnější a méně bolestivý porod.[170]
Díky přesunu porodů z domova do nemocnic se přesunula role „průvodce“ z porodních asistentek na lékaře. Lékaři mužského pohlaví začali nahrazovat porodní asistentky v Evropě a ve Spojených státech v 18. století. Nárůst statusu a popularita této nové pozice byla doprovázena poklesem stavu porodních asistentek. Do 19. století byly zámožnými rodinami vyžadováni primárně lékaři, kteří pomáhali s porodem, a porodní asistentky byly považovány za zdroj pro ženy, které si nemohly dovolit lepší péči. To zcela vyloučilo ženy z asistence při porodu, protože v té době se mohly stát lékaři jen muži. Kromě toho se privatizoval proces porodu, protože členové rodiny a přátelé byli často vykázáni z porodního sálu.
Odpor proti změně přišel jednak od progresivních feministek a jednak od náboženských konzervativců. Feministky se obávaly jistoty zaměstnání pro roli, kterou tradičně zastávaly ženy. Konzervativci argumentovali, že je nemorální, aby žena byla takto obnažena před muži. Z tohoto důvodu mnoho porodníků provádělo porod v temných místnostech nebo s pacientkami zcela zakrytými rouškou. Jak říká jeden autor, „od 20. let 20. století byli lékaři nezpochybněnými porodními asistentkami.“[166]
Léky
Použití léků proti bolesti při porodu je po staletí kontroverzní otázkou. V roce 1591 byla upálena na hranici skotská žena, která žádala o úlevu od bolesti při porodu dvojčat. Léky se staly přijatelnější v roce 1852, kdy britská královna Viktorie použila chloroform jako úlevu od bolesti během porodu. Morfin a skopolamin známý jako „šerospánek“ byly poprvé použity v Německu a popularizovány německými lékaři Bernardem Kronigem a Karlem Gaussem. Tato směs sice nabídla menší úlevu od bolesti, ale většinou umožnila ženám úplně zapomenout na celý proces porodu. Při užití šerospánku byly matky často poslepu a zdrženlivé, ačkoliv zažívaly obrovskou bolest při porodu. Směs přinesla vážnými vedlejšími účinky, jako jsou snížené stahy dělohy a změněný duševní stav. Navíc u dětí porozených s použitím léků při porodu se často objevilo dočasné přerušení dýchání. Feministické hnutí ve Spojených státech amerických otevřeně a aktivně podporovalo používání šerospánku, který byl v zemi zaveden v roce 1914. Někteří lékaři, z nichž mnozí používali minulých padesát let léky proti bolesti, včetně opia, kokainu a chininu, přijali nový lék. Jiní právem váhali.[165]
Kleště
Na konci 16. století vyvinula Chamberlenova rodina porodnické kleště pro bezpečný porod dětí v ohrožených pozicích. Tento návrh uchovávali po dvě stě let jako rodinné tajemství. Před vynálezem kleští se děti uvízlé v porodním kanálu téměř vždy potýkaly s bezprostřední smrtí – život matky byl obvykle ušetřen na úkor dítěte. Po mnoha generacích se Chamberlenovi potomci rozhodli uveřejnit tuto konstrukci. Do 19. století porodní asistentky a lékaři začali používat kleště, i když zpočátku silně váhali. V roce 1908 veřejně doporučil absolvent gynekologie na Harvardově univerzitě Franklin S. Newell, aby se kleště byly použity pro ženy vyšší třídy, které považoval za příliš fyzicky a citově slabé, aby přirozeně porodily dítě.[165] Ve 20. letech 20. století americký lékař Joseph Bolivar DeLee použití nástrojů a léků vřele doporučil při všech porodech . Z lékařské komunity přišel velký odpor, někteří tvrdili, že DeLeeova rada používat kleště, když to není lékařsky nutné, vedla k „mnoha zbytečným úmrtím“.[169]
Císařský řez
Zatímco kleště prošly obdobím vysoké popularity, dnes se používají pouze v přibližně 10 procentech porodů. Císařský řez se stal populárním řešením pro problematické porody. V roce 2005 se třetina dětí narodila císařským řezem. V historii bylo chirurgické porodnictví posledním možností, jak vyjmout dítě ze zesnulé nebo umírající matky. Existuje mnoho protichůdných příběhů o prvním úspěšném císařském řezu, při kterém přežily jak matka, tak dítě. Je však známo, že se o tento postup lidé snažili stovky let, než byl na začátku dvacátého století přijat.[165]
V některých západních společnostech se císařský řez stal běžným, protože vaginální porody jsou některými vnímány jako obtížnější a bolestivější.[172] Někteří je však také považují za stigmatizovanou nebo za nežádoucí alternativu k „přirozenému“ porodu, porodu bez asistence a jiným nechirurgickým nebo méně intervenčním přístupům k porodu.[173] Například amišská společnost má tendenci klást důraz na sílu ženských těl, takže jejich přirozené rození doma je vnímáno jako méně skličující. Většina žen v amišských společnostech považuje bolest a vypětí sil při porodu za uspokojivou.[172]
Císařský řez byl také odmítán v silně katolickém Irsku. Měla jej z důvodu podpoře porodnosti nahradit symfyziotomie, tedy operace, při které se rodičce rozřízne pánev chrupavkou ve stydké kosti.[174]
Přirozený porod
Opětovný výskyt „přirozeného porodu“ započal v Evropě a někteří v USA ho přijali již koncem čtyřicátých let 20. století. Raní podporovatelé se domnívali, že drogy použité během porodu zasahují do „šťastného porodu“ a mohly by negativně ovlivnit „emoční pohodu“ novorozence. Do sedmdesátých let 20. století byl požadavek na přirozený porod rozšířen celonárodně, ve spojení s druhou vlnou feministického hnutí.[165] I když je v Americe stále nejčastějším místem porodu americké ženy porodnice, příznivců přirozeného porodu stále existuje mnoho, zejména ve Velké Británii, kde v posledních letech získávala popularitu porodní asistentka při domácích porodech.[171]
Mateřská úmrtnost
Před rokem 1915 se v USA nezaznamenávaly statistiky porodu, ale v dalších letech měly USA ve srovnání s ostatními vyspělými zeměmi historicky nízkou úmrtnost matek. Spolehlivější údaje o úmrtnosti matek pocházejí z Velké Británie od roku 1880. Výsledky byly pro matky při porodu zvláště špatné před rokem 1930 kvůli vysoké míře výskytu horečky omladnic.[169] Dokud nebyla v polovině 19. století přijata mikrobiální teorie, předpokládalo se, že horečka omladnic byla způsobena různými zdroji, včetně úniku mateřského mléka do těla a úzkosti, spíše než patogeny přenášenými špinavými rukama a nástroji lékařů. Tato mylná představa byla pravděpodobně zodpovědná za vysoké rozšíření této horečky.[165] Mezi lety 1880 a 1930 v USA a Evropě vedly k nejlepším výsledkům domácí porody, u kterých pomáhaly vyškolené porodní asistentky, zatímco nejhorší porody byly v nemocnicích s podporou lékaře. Změnu v trendu úmrtnosti matek lze přičíst rozšíření používání sulfonamidů spolu s vývojem lékařské technologie, rozsáhlejším lékařským výcvikem a menším lékařským zásahem do normálních porodů.[169]
Společnost a kultura
Náklady
Podle analýzy z roku 2013 provedené společností Truven Healthcare Analytics na objednávku deníkem New York Times se náklady na porod v jednotlivých zemích výrazně liší. Ve Spojených státech amerických byla průměrná částka skutečně placená pojišťovnami nebo jinými plátci v roce 2012 v průměru 9 775 amerických dolarů za nekomplikovaný konvenční porod a 15 041 dolarů za císařský řez.[175] Souhrnné poplatky za zdravotnická zařízení za čtyři miliony ročních narození ve Spojených státech byly odhadnuty na více než 50 miliard dolarů. Součet nákladů na předporodní péči, porod a novorozenou péči dosáhl 30 000 amerických dolarů za vaginální porod a 50 000 USD za císařský řez.
Ve Spojených státech amerických mají porodní pobyty v nemocnicích jednu z nejnižších měr využití jednotek intenzivní péče (JIP). Vaginální porod s komplikovanými diagnózami a bez nich a císařský řez s komorbiditami a bez nich nebo bez nebo velkých komorbidit představují čtyři z 15 typů pobytů v nemocnicích s nízkou mírou využití JIPek (kde na JIP bylo přijato méně než 20 % pobytů). Během pobytů na JIP bylo přibližně 20% nákladů připisováno JIP.[176]
Studie z roku 2013 zjistila, že náklady na porod se v Kalifornii liší podle nákladů na vybavení od 3 296 do 37 227 amerických dolarů za vaginální porod a od 8 312 do 70 908 dolarů za císařský řez.[177]
Počínaje rokem 2014 začal Národní institut pro zdraví a péči o zdraví ve Velké Británii doporučovat, aby mnoho žen rodilo doma v péči porodních asistentek než s porodníkem, přičemž citovalo nižší náklady a lepší zdravotní výsledky.[178] Střední náklady spojené s domácím narozením byly odhadnuty na asi 1 500 dolarů oproti asi 2 500 dolarů v nemocnici.[179]
Umístění
Porody se ve vyspělých zemích nejčastěji odehrávají v porodnicích nebo porodních centrech. Do 20. století a v některých zemích dodnes, jako je Nizozemsko, se častěji prováděly doma.[180] V posledních desetiletích sílí ve vyspělých zemích trend návratu k přirozeným porodům, a ženy tak častěji volí porody v porodních domech nebo centrech (Německo, Velká Británie, Švýcarsko, Rakousko, USA, Kanada) nebo doma (například Velká Británie, Dánsko, Německo).
Ve venkovských a odlehlých komunitách v mnoha zemích nemusí být hospitalizovaný porod snadno dostupný nebo nejlepší volbou. Převládající metodou zvládání rizik při pomoci matkám v těchto komunitách je převoz matek.[181] Převozem matek se rozumí proces přemístění těhotných žen ve vzdálených komunitách, aby porodily své děti v nedalekém městském nemocničním zařízení. Tato praxe je běžná v domorodých komunitách Inuitů a severních Manitobanů v Kanadě a v australských domorodých komunitách. Výzkum se zabýval negativními dopady převozu matek z důvodu nedostatečné sociální podpory poskytované těmto ženám. Mezi tyto negativní účinky patří zvýšení mateřských komplikací novorozenců a poporodní deprese a snížení míry kojení.[181]
Přesné místo, kde došlo k porodu, je důležitým faktorem při určování státní příslušnosti, zejména pro porody na palubách lodí a letadel.
Zařízení
Níže jsou uvedena zařízení, která jsou určena zejména k umístění žen během porodu:
- Porodní sál, také nazývaný porodnické oddělení, je obecně oddělení nemocnice, které se zaměřuje na poskytování zdravotní péče ženám a jejich dětem během porodu. Obecně je úzce spjat s jednotkou intenzivní péče pro novorozence v nemocnici anebo s jednotkou porodnické chirurgie, pokud existuje. Porodnice nebo mateřská jednotka mohou zahrnovat zařízení jak pro porod, tak pro poporodní odpočinek a pozorování matek v normálních i komplikovaných případech.
- Porodnice je nemocnice, která se specializuje na péči o ženy během těhotenství a při porodu a poskytuje péči o novorozence.
- Porodní centrum (centrum porodní asistence, porodní dům) je blíže domácímu prostředí. Porodní centrum je zdravotnické zařízení, které poskytuje péči ženám s fyziologickým těhotenstvím a předpokládaným nekomplikovaným porodem. Zdravotnickou péči v porodním centru poskytují kvalifikované porodní asistentky. Porodní centra mohou být umístěna v nemocničním areálu nebo jsou „samostatně stojící“ (tj. nejsou spojena s nemocnicí). V České republice tento typ péče stále není příliš dostupný. [182] První verzí porodního domu v České republice se stalo Centrum porodní asistence v Praze na Bulovce založené roku 2019.[183]
- Kromě toho je možné podstoupit domácí porod, obvykle s pomocí porodní asistentky. Některé ženy se však rozhodnou porodit doma bez přítomnosti porodní asistentky; takový porod se nazývá neasistovaný porod.
Přidružená povolání

Podporu a péči během těhotenství a porodu mohou poskytovat různé druhy porodních asistentek, ačkoli existují významné rozdíly v různých kategoriích na základě odborného výcviku a dovedností, předpisů pro praxi a povahy poskytované péče. Mnoho z těchto povolání je vysoce profesionalizováno, ale jiné role existují na méně formálním základě.
„Lektoři a lektorky předporodních kurzů“ jsou instruktoři, jejichž cílem je vzdělávat těhotné ženy a jejich partnery o povaze těhotenství, příznacích porodu, technikách porodu, kojení a péči o novorozence. Školení pro tuto roli lze absolvovat v nemocničním prostředí nebo prostřednictvím nezávislých certifikačních organizací. Každá organizace učí svoje vlastní kurikulum a každá zdůrazňuje různé techniky.
Duly jsou ženy, které podporují matky během těhotenství, porodu, narození a po porodu. Nejedná se o zdravotníky; jsou to vyškolené pracovnice, které ženám emocionální i fyzickou podporu a nelékařské úlevy od bolesti během porodu. Můžou ženě pomáhat i v období po porodu. Podmínkou pro vykonávání profese duly je v Česku nutnost patřičného vzdělání a vykonání odborné zkoušky. Existuje několik organizací, které tento typ vzdělání nabízejí, nejstarší organizací v České republice je Česká asociace dul.[184]
Chůvy jsou jednotlivci, kteří jsou zaměstnáni, aby poskytovali pomoc a zůstali s matkami po porodu. Většinou se jedná o zkušené matky, které absolvovaly kurzy o péči o matky a novorozence.[185]
Porodní asistentky jsou autonomní odbornice, které poskytují základní a pohotovostní zdravotní péči před těhotenstvím, během těhotenství, během porodu a po něm, obecně ženám s nízkorizikovým těhotenstvím. Porodní asistentky jsou vyškoleny, aby pomáhaly při porodu a při narození. Jurisdikce, kde je porodní asistentka regulovaným povoláním, mají obvykle registrační a disciplinární orgán pro kontrolu kvality, jako je například American Midwifery Certification Board (AMCB).[186] College of Midwives of British Columbia (CMBC) v Kanadě[187][188] nebo Rada pro ošetřovatelství a porodní asistenci (NMC) ve Velké Británii.[189][190]
V minulosti hrála porodní asistentka ve většině domorodých společností při porodu klíčovou roli. Ačkoli se západní civilizace pokusily asimilovat své porodní technologie do řady domorodých společností, jako na filipínských Želvích ostrovech, a zbavit se porodních asistentek, Národní domorodá rada porodních asistentek přinesla zpět kulturní myšlenky a porodní asistenci, které byly kdysi spojeny s domorodým porodem.[172]
V jurisdikcích, kde porodní asistentka není regulovaným povoláním, mohou tradiční nebo laické porodní asistentky pomáhat ženám při porodu, i když obvykle nemají potřebné zdravotní vzdělání.
Lékaři, kteří se v Česku věnují porodnictví, mají vystudovaný obor Gynekologie a porodnictví. Tito lékaři poskytují péči napříč celým spektrem normálních a abnormálních porodů a patologických podmínek porodu. Specializovaní porodníci jsou kvalifikovaní chirurgové, takže mohou provádět chirurgické zákroky týkající se porodu. Porodnické postupy zahrnují císařské řezy, nástřih hráze a asistované porody. Lékařskou péči novorozeným miminkům poskytují neonatologové.
Anesteziologové jsou lékaři, kteří se specializují na úlevu od bolesti a užívání léků k usnadnění chirurgického zákroku a jiných bolestivých postupů. Mohou přispívat k péči o ženu při porodu prováděním epidurální anestezie nebo poskytováním anestezie (často spinální anestézie) pro císařský řez nebo porod kleštěmi.
Porodnické sestry pomáhají porodním asistentkám, lékařům, ženám a dětem před porodem, během něj a po něm v nemocničním systému. Porodnické sestry mají různé certifikace a obvykle absolvují další porodnický výcvik kromě standardního ošetřovatelského výcviku.
Zdravotníci jsou poskytovatelé zdravotní péče, kteří jsou schopni poskytovat pohotovostní péči matce i kojenci během a po porodu pomocí široké škály léků a nástrojů v sanitce. Jsou schopni porodit děti, ale mohou udělat jen velmi málo pro novorozence, kteří se „zaseknou“ a nemohou být porozeni vaginálně.
Laktační poradkyně radí matce a novorozencům, jak úspěšně kojit. Poradce je přijde navštívit domů, obvykle do 24 hodin po propuštění z porodnice, a zkontroluje hojení matek a vývoj kojenců.
Nezápadní komunity
Kulturní hodnoty, předpoklady a praktiky těhotenství a porodu se v různých kulturách liší. Například některé ženy Mayů, které pracují v zemědělských oblastech některých venkovských komunit, budou obvykle nadále pracovat v podobné funkci, jakou by normálně prováděly, i během těhotenství, v některých případech až do začátku porodu.[191]
Pohodlí a blízkost k rozšířeným rodinným a sociálním systémům podpory může být prioritou při porodu mnoha komunit v rozvojových zemích, jako jsou Chillihuani v Peru nebo mayské město San Pedro La Laguna.[191][192] Porod doma může ženám v těchto kulturách pomoci cítit se pohodlněji, protože jsou ve svém vlastním domě a jejich rodiny různými způsoby pomáhají.[191] Tradičně je v těchto kulturách vzácné, že by si matka při porodu lehla, místo toho, když se rozhodla porodit, před porodem a během něj klečela nebo chodila.[192][191]
Některé komunity se při své porodní praxi silně spoléhají na náboženství. Mají za to, že pokud budou provedeny určité činy, umožní to dítěti zdravější a šťastnější budoucnost. Jedním z příkladů je víra u Chillihuanů, že pokud se k řezání pupeční šňůry použije nůž nebo nůžky, způsobí to, že dítě bude velmi rychle procházet šaty. Aby se tomu zabránilo, používá se k řezání pupeční šňůry zubatá keramická dlaždice.[192] V mayských společnostech jsou matce během těhotenství a porodu předkládány slavnostní dary, aby jí pomohly na začátku života dítěte.[191]
Sběr kmenových buněk
V současné době je možné při porodu shromažďovat dva typy kmenových buněk: amniotické kmenové buňky a kmenové buňky pupečníkové krve. Jsou studovány jako možné zdroje léčby řady stavů.[193]
Darování pupečníkové krve novorozence však znamená okamžité přerušení pupeční šňůry bez dotepání. Až třetina krve novorozence však může po porodu být ještě v placentě a je novorozenci přiváděna právě dotepávajícím pupečníkem. Darovat pupečníkovou krev tedy znamená upřít tuto krev novorozenci.[194]
Jiné aspekty
V mnoha zemích se věk počítá od data narození a někdy[kdy?] se narozeniny oslavují každoročně. Východoasijské počítání věku začíná u novorozenců na „1“ a zvyšuje se každý lunární Nový rok.
Některé kultury považují placentu za zvláštní součást porodu, protože to byla podpora života dítěte po mnoho měsíců. Placentu může sníst rodina novorozence: slavnostně, pro výživu nebo jinak.[195] (Některé zvířecí matky pojídají placentu svého novorozence; to se nazývá placentofágie.) V poslední době je k dispozici kategorie porodních odborníků[jaká?], kteří zpracují placentu pro konzumaci matkami po porodu.
Odkazy
Reference
V tomto článku byl použit překlad textu z článku Childbirth na anglické Wikipedii.
- ↑ a b The World Factbook [online]. The Central Intelligence Agency [cit. 2019-10-30]. Dostupné v archivu pořízeném dne 2016-11-16. (anglicky)
- ↑ MARTIN, Elizabeth. Concise Colour Medical l.p.Dictionary. [s.l.]: Oxford University Press, 2015. Dostupné v archivu pořízeném z originálu dne 2017-09-11. ISBN 978-0-19-968799-2. S. 375. (anglicky)
- ↑ Preterm birth [online]. 2018-02-19 [cit. 2019-10-30]. Dostupné online. (anglicky)
- ↑ BUCK, Germaine M.; PLATT, Robert W. Reproductive and perinatal epidemiology. Oxford: Oxford University Press, 2011. Dostupné v archivu pořízeném z originálu dne 2017-09-11. ISBN 978-0-19-985774-6. S. 163.
- ↑ CO-OPERATION, Organisation for Economic; DEVELOPMENT. Doing better for children. Paris: OECD, 2009. Dostupné v archivu pořízeném z originálu dne 2017-09-11. ISBN 978-92-64-05934-4. S. 105.
- ↑ FOSSARD, Esta de; BAILEY, Michael. Communication for Behavior Change: Volume lll: Using Entertainment–Education for Distance Education. [s.l.]: SAGE Publications India, 2016. Dostupné v archivu pořízeném z originálu dne 11 September 2017. ISBN 978-93-5150-758-1.
- ↑ Vaginal childbirth and pelvic floor disorders. Women's Health. May 2013, roč. 9, čís. 3, s. 265–77; quiz 276–77. ISSN 1745-5057. doi:10.2217/whe.13.17. PMID 23638782. (anglicky)
- ↑ a b Birth [online]. Columbia University Press, 2016 [cit. 2016-07-30]. Dostupné v archivu pořízeném z originálu dne 2016-03-06. (anglicky)
- ↑ WHO. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. WHO, 2018 [cit. 2023-10-05]. Dostupné online.
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky.. [s.l.]: Aperio ISBN 978-80-907136-4-2. S. 131.
- ↑ a b c d e f g Pregnancy Labor and Birth [online]. September 27, 2010 [cit. 2016-07-31]. Dostupné v archivu pořízeném z originálu dne 28 July 2016. (anglicky)
- ↑ Effect of timing of umbilical cord clamping of term infants on maternal and neonatal outcomes. The Cochrane Database of Systematic Reviews. July 2013, roč. 7, čís. 7, s. CD004074. doi:10.1002/14651858.CD004074.pub3. PMID 23843134. (anglicky)
- ↑ Planned caesarean section for term breech delivery. The Cochrane Database of Systematic Reviews. July 2015, čís. 7, s. CD000166. doi:10.1002/14651858.CD000166.pub2. PMID 26196961. (anglicky)
- ↑ Childbirth and beyond. womenshealth.gov. 2016-12-13. Dostupné online [cit. 2018-11-20]. (anglicky)
- ↑ Childbirth: Labour, Delivery and Immediate Postpartum Care. [s.l.]: World Health Organization, 2015. Dostupné v archivu pořízeném z originálu dne 11 September 2017. ISBN 978-92-4-154935-6. S. Chapter D. (anglicky)
- ↑ SVĚTOVÁ ZDRAVOTNICKÁ ORGANIZACE. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. [cit. 2023-10-24]. Dostupné online.
- ↑ Relationship Between Cesarean Delivery Rate and Maternal and Neonatal Mortality. JAMA. December 2015, roč. 314, čís. 21, s. 2263–70. doi:10.1001/jama.2015.15553. PMID 26624825. (anglicky)
- ↑ Cochrane [online]. [cit. 2023-10-08]. Dostupné online.
- ↑ Cochrane [online]. [cit. 2023-10-09]. Dostupné online.
- ↑ a b Education material for teachers of midwifery : midwifery education modules. Geneva [Switzerland]: World Health Organisation, 2008. Dostupné v archivu pořízeném z originálu dne 2015-02-21. ISBN 978-92-4-154666-9. S. 3.
- ↑ MARTIN, Richard J.; FANAROFF, Avroy A.; WALSH, Michele C. Fanaroff and Martin's Neonatal-Perinatal Medicine: Diseases of the Fetus and Infant. [s.l.]: Elsevier Health Sciences, 2014-08-20. Dostupné v archivu pořízeném z originálu dne 2017-09-11. ISBN 978-0-323-29537-6. S. 116. (anglicky)
- ↑ a b World Health Organization. Newborns: reducing mortality [online]. World Health Organization [cit. 2017-02-01]. Dostupné v archivu pořízeném z originálu dne 3 April 2017. (anglicky)
- ↑ Cultural aspects of pain in childbearing women. Journal of Obstetric, Gynecologic, and Neonatal Nursing. January 1996, roč. 25, čís. 1, s. 67–72. doi:10.1111/j.1552-6909.1996.tb02515.x. PMID 8627405. (anglicky)
- ↑ The pain of childbirth: perceptions of culturally diverse women. Pain Management Nursing. December 2003, roč. 4, čís. 4, s. 145–54. doi:10.1016/S1524-9042(03)00028-6. PMID 14663792. (anglicky)
- ↑ Pain and women's satisfaction with the experience of childbirth: a systematic review. American Journal of Obstetrics and Gynecology. May 2002, roč. 186, čís. 5 Suppl Nature, s. S160-72. doi:10.1016/S0002-9378(02)70189-0. PMID 12011880. (anglicky)
- ↑ Harms, Rogert W. Does back labor really happen? Archivováno 4. 2. 2016 na Wayback Machine., mayoclinic.com, Retrieved 8 September 2014
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: Aperio ISBN 9788090713642. S. 116–120, 164–171.
- ↑ DRANDIC, Daniela. Těhotenství: laskavě, s respektem a prakticky. [s.l.]: Aperio Společnost pro zdravé rodičovství z.s., 2019. 270 s. ISBN 978-80-907136-4-2. S. 109–133.
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: Aperio ISBN 9788090713642. S. 61–103.
- ↑ Selective serotonin reuptake inhibitors and their effects on relationship satisfaction. The Family Journal. 2007, roč. 15, čís. 4, s. 392–397. doi:10.1177/1066480707305470. (anglicky)
- ↑ Oxytocin [online]. July 12, 2010 [cit. 2013-08-18]. Dostupné v archivu pořízeném z originálu dne August 29, 2014. (anglicky)
- ↑ Postpartum depression in women receiving public assistance: pilot study of an interpersonal-therapy-oriented group intervention. The American Journal of Psychiatry. April 2001, roč. 158, čís. 4, s. 638–40. doi:10.1176/appi.ajp.158.4.638. PMID 11282702. (anglicky)
- ↑ [Detection, prevention and treatment of postpartum depression: a controlled study of 859 patients]. L'Encephale. 2002, roč. 28, čís. 1, s. 65–70. PMID 11963345. (anglicky)
- ↑ Maternal & Child Health Nursing: Care of the Childbearing & Childrearing Family. Hagerstown, Maryland: Lippincott Williams & Wilkins, 2010. ISBN 978-1-58255-999-5. Kapitola Chapter 15: Nursing Care of a Family During Labor and Birth, s. 350.
- ↑ Types of Forceps Used in Delivery [online]. Healthline Networks, March 15, 2012 [cit. 2013-08-10]. Dostupné online. (anglicky)
- ↑ GOLDBERG, Aaron E. Cervical Ripening. emedicine.medscape.com. 2018-03-02. Dostupné online [cit. May 10, 2018]. (anglicky)
- ↑ Nifedipine versus ritodrine for suppression of preterm labour. British Journal of Obstetrics and Gynaecology. December 1993, roč. 100, čís. 12, s. 1090–94. doi:10.1111/j.1471-0528.1993.tb15171.x. PMID 8297841. (anglicky)
- ↑ Fetal distress increases interleukin-6 and interleukin-8 and decreases tumour necrosis factor-alpha cord blood levels in noninfected full-term neonates. BJOG. March 2000, roč. 107, čís. 3, s. 420–5. doi:10.1111/j.1471-0528.2000.tb13241.x. PMID 10740342. (anglicky)
- ↑ In vivo controlled release of PGE2 from a vaginal insert (0.8 mm, 10 mg) during induction of labour. BJOG. February 2001, roč. 108, čís. 2, s. 169–78. doi:10.1111/j.1471-0528.2001.00039.x. PMID 11236117. (anglicky)
- ↑ A randomised evaluation of two techniques of management of the third stage of labour in women at low risk of postpartum haemorrhage. BJOG. March 2000, roč. 107, čís. 3, s. 396–400. doi:10.1111/j.1471-0528.2000.tb13236.x. PMID 10740337. (anglicky)
- ↑ The effects of acupuncture during labour on nulliparous women: a randomised controlled trial. The Australian & New Zealand Journal of Obstetrics & Gynaecology. February 2007, roč. 47, čís. 1, s. 26–30. doi:10.1111/j.1479-828X.2006.00674.x. PMID 17261096. (anglicky)
- ↑ a b c Labor and delivery, postpartum care [online]. [cit. 2018-05-07]. Dostupné online. (anglicky)
- ↑ H. SUN, Lena. What time of day are most U.S. babies born? [online]. Washington Post [cit. 2019-11-18]. Dostupné online. (anglicky)
- ↑ Melatonin and stable circadian rhythms optimize maternal, placental and fetal physiology. Human Reproduction Update. 2013, roč. 20, čís. 2, s. 293–307. doi:10.1093/humupd/dmt054. PMID 24132226. (anglicky)
- ↑ Latent phase of labor [online]. Wolters Kluwer, July 1, 2013. Dostupné v archivu pořízeném z originálu dne March 3, 2016. (anglicky)
- ↑ The BabyCenter Essential Guide to Pregnancy and Birth: Expert Advice and Real-World Wisdom from the Top Pregnancy and Parenting Resource. Emmaus, Pennsylvania: Rodale Books, 2005. Dostupné online. ISBN 978-1-59486-211-3. S. 294–295.
- ↑ Mayo clinic staff. Cervical effacement and dilation [online]. Mayo Clinic [cit. 2017-01-31]. Dostupné v archivu pořízeném z originálu dne 4 December 2016. (anglicky)
- ↑ WHO recommendations Intrapartum care for a positive childbirth experience (Recommendation 5) [online]. [cit. 2018-05-06]. Dostupné online. (anglicky)
- ↑ Obstetric Data Definitions Issues and Rationale for Change Archivováno 6. 11. 2013 na Wayback Machine., 2012 by ACOG.
- ↑ Primary cesarean delivery in the United States. Obstetrics and Gynecology. July 2013, roč. 122, čís. 1, s. 33–40. doi:10.1097/AOG.0b013e3182952242. PMID 23743454. (anglicky)
- ↑ WHO recommendations Intrapartum care for a positive childbirth experience (item #3.2.2.) [online]. [cit. 2018-05-06]. Dostupné online. (anglicky)
- ↑ Reassessing the labor curve in nulliparous women. American Journal of Obstetrics and Gynecology. October 2002, roč. 187, čís. 4, s. 824–28. Dostupné v archivu pořízeném z originálu dne 2016-01-18. doi:10.1067/mob.2002.127142. PMID 12388957. (anglicky)
- ↑ Abnormal Labour [online]. [cit. 2018-05-14]. Dostupné online. (anglicky)
- ↑ 12 kroků Dvanáct kroků k bezpečné a respektující péči o matku a dítě a celou rodinu [online]. [cit. 2023-11-25]. Dostupné online.
- ↑ WHO recommendations Intrapartum care for a positive childbirth experience (item #33) [online]. [cit. 2018-05-06]. Dostupné online. (anglicky)
- ↑ Second-stage labor duration in nulliparous women: relationship to maternal and perinatal outcomes. American Journal of Obstetrics and Gynecology. October 2009, roč. 201, čís. 4, s. 357.e1–7. doi:10.1016/j.ajog.2009.08.003. PMID 19788967. (anglicky)
- ↑ A comparison of active management and expectant management of the third stage of labour: a Swedish randomised controlled trial. BJOG. February 2011, roč. 118, čís. 3, s. 362–69. doi:10.1111/j.1471-0528.2010.02800.x. PMID 21134105. (anglicky)
- ↑ The retained placenta. Best Practice & Research. Clinical Obstetrics & Gynaecology. December 2008, roč. 22, čís. 6, s. 1103–17. doi:10.1016/j.bpobgyn.2008.07.005. PMID 18793876. (anglicky)
- ↑ Active management of the third state of labor is rare in some developing countries. International Perspectives on Sexual and Reproductive Health. June 2009, roč. 35, čís. 2. Dostupné v archivu pořízeném z originálu dne 2016-03-04. (anglicky)
- ↑ Use of active management of the third stage of labour in seven developing countries. Bulletin of the World Health Organization. March 2009, roč. 87, čís. 3, s. 207–15. doi:10.2471/BLT.08.052597. PMID 19377717. (anglicky)
- ↑ International Confederation of Midwives; International Federation of Gynaecologists Obstetricians. Joint statement: management of the third stage of labour to prevent post-partum haemorrhage. Journal of Midwifery & Women's Health. 2004, roč. 49, čís. 1, s. 76–77. doi:10.1016/j.jmwh.2003.11.005. PMID 14710151. (anglicky)
- ↑ WHO recommendations for the prevention of postpartum haemorrhage. whqlibdoc.who.int. Geneva: World Health Organization, Department of Making Pregnancy Safer, 2007. Dostupné v archivu pořízeném z originálu dne 2009-07-05. (anglicky)
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: Aperio, 2019. ISBN 9788090713642. S. 177.
- ↑ 12 kroků Dvanáct kroků k bezpečné a respektující péči o matku a dítě a celou rodinu [online]. [cit. 2023-11-26]. Dostupné online.
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 978-80-907136-42. S. 178.
- ↑ Effect of timing of umbilical cord clamping of term infants on maternal and neonatal outcomes. The Cochrane Database of Systematic Reviews. July 2013, roč. 7, čís. 7, s. CD004074. doi:10.1002/14651858.CD004074.pub3. PMID 23843134. (anglicky)
- ↑ CAMPBELL, Denis. Hospitals warned to delay cutting umbilical cords after birth. The Guardian. 2013-07-10. Dostupné online [cit. June 11, 2018]. (anglicky)
- ↑ The fourth stage of labor: the health of birth mothers and adoptive mothers at six-weeks postpartum. Family Medicine. January 1991, roč. 23, čís. 1, s. 29–35. PMID 2001778. (anglicky)
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 978-80-907136-4-2. S. 132.
- ↑ Phillips, Raylene. Uninterrupted Skin-to-Skin Contact Immediately After Birth [online]. Medscape [cit. 2014-12-21]. Dostupné v archivu pořízeném z originálu dne 3 April 2015. (anglicky)
- ↑ Essential Antenatal, Perinatal and Postpartum Care [online]. WHO [cit. 2014-12-21]. Dostupné v archivu pořízeném z originálu dne 24 September 2015. (anglicky)
- ↑ Care of healthy women and their babies during childbirth [online]. National Institute for Health and Care Excellence, December 2014 [cit. 2014-12-21]. Dostupné v archivu pořízeném z originálu dne 12 February 2015. (anglicky)
- ↑ Postpartum Assessment [online]. ATI Nursing Education [cit. 2014-12-24]. Dostupné v archivu pořízeném z originálu dne 24 December 2014. (anglicky)
- ↑ WHO. WHO recommendations on postnatal care of the mother and newborn [online]. World Health Organization, 2013 [cit. 2014-12-22]. Dostupné v archivu pořízeném z originálu dne 22 December 2014. (anglicky)
- ↑ Mayo clinic staff. Postpartum care: What to expect after a vaginal delivery [online]. Mayo Clinic [cit. 2014-12-23]. Dostupné v archivu pořízeném z originálu dne 21 December 2014. (anglicky)
- ↑ 11 12 kroků Dvanáct kroků k bezpečné a respektující péči o matku a dítě a celou rodinu [online]. Mezinárodní porodní iniciativa [cit. 2023-11-29]. Dostupné online.
- ↑ Early skin-to-skin contact for mothers and their healthy newborn infants [online]. WHO, 4 January 2008 [cit. 2014-12-23]. Dostupné v archivu pořízeném z originálu dne 21 December 2014. (anglicky)
- ↑ Care practice #6: no separation of mother and baby, with unlimited opportunities for breastfeeding. The Journal of Perinatal Education. 2007, roč. 16, čís. 3, s. 39–43. doi:10.1624/105812407X217147. PMID 18566647. (anglicky)
- ↑ Early skin-to-skin contact for mothers and their healthy newborn infants. The Cochrane Database of Systematic Reviews. November 2016, roč. 11, s. CD003519. doi:10.1002/14651858.CD003519.pub4. PMID 27885658. (anglicky)
- ↑ a b Rates for total cesarean section, primary cesarean section, and vaginal birth after cesarean (VBAC), United States, 1989–2010 [online]. August 2012 [cit. 2013-08-29]. Dostupné v archivu pořízeném z originálu dne 2013-02-17. (anglicky)
- ↑ Elimination of Non-medically Indicated (Elective) Deliveries Before 39 Weeks Gestational Age (California Maternal Quality Care Collaborative Toolkit to Transform Maternity Care). www.patientsafetycouncil.org. March of Dimes, July 2010. Dostupné v archivu pořízeném z originálu dne 2012-11-20. (anglicky) Archivováno 20. 11. 2012 na Wayback Machine.
- ↑ Recent Declines in Induction of Labor by Gestational Age [online]. [cit. 2018-05-09]. Dostupné online. (anglicky)
- ↑ Births: final data for 2007. National Vital Statistics Reports : From the Centers for Disease Control and Prevention, National Center for Health Statistics, National Vital Statistics System. August 2010, roč. 58, čís. 24, s. 1–85. Dostupné v archivu pořízeném z originálu dne August 21, 2013. PMID 21254725. (anglicky)
- ↑ Methods of induction of labour: a systematic review. BMC Pregnancy and Childbirth. October 2011, roč. 11, s. 84. doi:10.1186/1471-2393-11-84. PMID 22032440. (anglicky)
- ↑ ACOG District II Patient Safety and Quality Improvement Committee. Oxytocin for Induction [online]. American College of Obstetricians and Gynecologists, December 2011 [cit. 2013-08-29]. Dostupné v archivu pořízeném z originálu dne 2013-06-21. (anglicky)
- ↑ Prohlášení WHO k procentuálnímu podílu císařských řezů [online]. WHO [cit. 2023-11-28]. Dostupné online.
- ↑ National Institute for Health and Care Excellence. Intrapartum care: care of healthy women and their babies during childbirth [online]. National Institute for Health and Care Excellence [cit. 2015-02-11]. Dostupné v archivu pořízeném z originálu dne 18 February 2015. (anglicky)
- ↑ SVĚTOVÁ ZDRAVOTNICKÁ ORGANIZACE. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. Světová zdravotnická organizace [cit. 2023-08-02]. Dostupné online.
- ↑ 12 kroků Dvanáct kroků k bezpečné a respektující péči o matku a dítě a celou rodinu [online]. [cit. 2023-11-30]. Dostupné online.
- ↑ The effect of unrestricted oral carbohydrate intake on labor progress. Journal of Obstetric, Gynecologic, and Neonatal Nursing. 2005, roč. 34, čís. 3, s. 319–28. doi:10.1177/0884217505276155. PMID 15890830. (anglicky)
- ↑ NPO during labor. Is there any scientific validation?. Anesthesiology Clinics of North America. March 2003, roč. 21, čís. 1, s. 87–98. doi:10.1016/S0889-8537(02)00029-9. PMID 12698834. (anglicky)
- ↑ a b c WHO. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. WHO [cit. 2023-12-18]. Dostupné online.
- ↑ Vaginal chlorhexidine during labour for preventing maternal and neonatal infections (excluding Group B Streptococcal and HIV). The Cochrane Database of Systematic Reviews. September 2014, roč. 9, čís. 9, s. CD004070. doi:10.1002/14651858.CD004070.pub3. PMID 25218725. (anglicky)
- ↑ Vaginal preparation with antiseptic solution before cesarean section for preventing postoperative infections. The Cochrane Database of Systematic Reviews. July 2018, roč. 7, s. CD007892. doi:10.1002/14651858.CD007892.pub6. PMID 30016540. (anglicky)
- ↑ SVĚTOVÁ ZDRAVOTNICKÁ ORGANIZACE. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. Světová zdravotnická organizace [cit. 2024-01-25]. Dostupné online.
- ↑ MEZINÁRODNÍ PORODNÍ INICIATIVA. Dvanáct kroků k bezpečné a respektující péči o matku a dítě a celou rodinu [online]. [cit. 2024-01-25]. Dostupné online.
- ↑ Package of care for active management in labour for reducing caesarean section rates in low-risk women. The Cochrane Database of Systematic Reviews. September 2013, čís. 9, s. CD004907. doi:10.1002/14651858.CD004907.pub3. PMID 24043476. (anglicky)
- ↑ Recommendations for Augmentation of Labour [online]. [cit. 2018-05-08]. Dostupné online. (anglicky)
- ↑ IMPEY, Lawrence; BOYLAN, Peter. Active management of labour revisited. BJOG: An International Journal of Obstetrics & Gynaecology. 1999-03-01, roč. 106, čís. 3, s. 183–187. doi:10.1111/j.1471-0528.1999.tb08229.x. PMID 10426635. (anglicky)
- ↑ JOHANSON, Richard; NEWBURN, Mary; MACFARLANE, Alison. Has the medicalisation of childbirth gone too far?. BMJ. 2002-04-13, roč. 324, čís. 7342, s. 892–895. doi:10.1136/bmj.324.7342.892. PMID 11950741. (anglicky)
- ↑ TIDY, Colin. Labour - Active Management and Induction [online]. February 25, 2019. Dostupné online. (anglicky)
- ↑ O'DRISCOLL, Kieran; MEAGHER, Declan; ROBSON, Michael. Active management of labour : the Dublin experience. [s.l.]: Mosby, 2003. Dostupné online. ISBN 978-0-7234-3202-9.
- ↑ DRANDIC, Daniela. Těhotenství: laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 9788090713642. S. 110–131.
- ↑ Pain management for women in labour: an overview of systematic reviews. The Cochrane Database of Systematic Reviews. March 2012, roč. 3, čís. 3, s. CD009234. doi:10.1002/14651858.CD009234.pub2. PMID 22419342. (anglicky)
- ↑ American Academy of Pediatrics Committee on Fetus Newborn; American College of Obstetricians Gynecologists Committee on Obstetric Practice. Immersion in water during labor and delivery. Pediatrics. April 2014, roč. 133, čís. 4, s. 758–61. doi:10.1542/peds.2013-3794. PMID 24652300. (anglicky)
- ↑ DRANDIC, Daniela. Těhotenství: laskavě, s respektem a prakticky. [s.l.]: Aperio ISBN 9788090713642. S. 166–168.
- ↑ Continuous support for women during childbirth. The Cochrane Database of Systematic Reviews. July 2017, roč. 7, s. CD003766. doi:10.1002/14651858.CD003766.pub6. PMID 28681500. (anglicky)
- ↑ Safe prevention of the primary cesarean delivery. American Journal of Obstetrics and Gynecology. March 2014, roč. 210, čís. 3, s. 179–93. doi:10.1016/j.ajog.2014.01.026. PMID 24565430. (anglicky)
- ↑ LANCASHIRE, Liz. Medicine Administration for Midwives [online]. July 9, 2018 [cit. 2019-06-16]. Dostupné v archivu pořízeném dne 2019-06-16. (anglicky)
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, prakticky a s respektem. [s.l.]: [s.n.] ISBN 9788090713642. S. 168.
- ↑ Epidural analgesia in labor: an evaluation of risks and benefits. Birth. June 1996, roč. 23, čís. 2, s. 63–83. doi:10.1111/j.1523-536X.1996.tb00833.x. PMID 8826170. (anglicky)
- ↑ a b Epidural versus non-epidural or no analgesia for pain management in labour. The Cochrane Database of Systematic Reviews. May 2018, roč. 5, s. CD000331. doi:10.1002/14651858.CD000331.pub4. PMID 29781504. (anglicky)
- ↑ Fear, pain and stress hormones during childbirth. Journal of Psychosomatic Obstetrics and Gynaecology. September 2005, roč. 26, čís. 3, s. 153–65. doi:10.1080/01443610400023072. PMID 16295513. (anglicky)
- ↑ Placental transfer and neonatal effects of epidural sufentanil and fentanyl administered with bupivacaine during labor. Anesthesiology. August 1995, roč. 83, čís. 2, s. 300–308. doi:10.1097/00000542-199508000-00010. PMID 7631952. (anglicky)
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 9788090713642. S. 169.
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 978-80-907136-4-2. S. 170.
- ↑ WHO. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. [cit. 2024-07-22]. Dostupné online.
- ↑ The effect of early oxytocin augmentation in labor: a meta-analysis. Obstetrics and Gynecology. September 2009, roč. 114, čís. 3, s. 641–49. doi:10.1097/AOG.0b013e3181b11cb8. PMID 19701046. (anglicky)
- ↑ Recommendations for Augmentation of Labour [online]. [cit. 2018-05-09]. Dostupné online. (anglicky)
- ↑ WHO. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. [cit. 2024-01-22]. Dostupné online.
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 9788090713642. S. 173.
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 978-80-907136-4-2. S. 176.
- ↑ SVĚTOVÁ ZDRAVOTNICKÁ ORGANIZACE. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. 2018 [cit. 2024-01-24]. Dostupné online.
- ↑ MEZINÁRODNÍ PORODNICKÁ INICIATIVA. 12 kroků Dvanáct kroků k bezpečné a respektující péči o matku a dítě a celou rodinu [online]. [cit. 2024-01-24]. Dostupné online.
- ↑ Selective versus routine use of episiotomy for vaginal birth. The Cochrane Database of Systematic Reviews. February 2017, roč. 2, s. CD000081. doi:10.1002/14651858.CD000081.pub3. PMID 28176333. (anglicky)
- ↑ MEZINÁRODNÍ PORODNÍ INICIATIVA. Dvanáct kroků k bezpečné a respektující péči o matku a dítě a celou rodinu [online]. [cit. 2024-01-27]. Dostupné online.
- ↑ ODENT, Michel. Znovuzrozený porod. [s.l.]: [s.n.] ISBN 80-85794-69-1. S. 125–128.
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky.. [s.l.]: [s.n.] ISBN 978-80-907136-4-2. S. 111–176.
- ↑ Men At Birth – Should Your Bloke Be There? [online]. [cit. 2013-08-23]. Dostupné v archivu pořízeném z originálu dne 2013-06-01. (anglicky)
- ↑ BOHREN, MA; HOFMEYR, GJ; SAKALA, C; FUKUZAWA, RK. Continuous support for women during childbirth.. The Cochrane Database of Systematic Reviews. 6 July 2017, roč. 7, s. CD003766. doi:10.1002/14651858.CD003766.pub6. PMID 28681500. (anglicky)
- ↑ The Medical Equipment Dictionary. London: Chapman & Hall, 1986. Dostupné v archivu pořízeném z originálu dne 2016-03-04. ISBN 978-0-412-28290-4. Kapitola Tocodynamometer. Online version accessed.
- ↑ [s.l.]: [s.n.] ISBN 978-0-412-28290-4. Online version accessed.
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 978-80-907136-4-2.
- ↑ ALFIREVIC, Zarko; GYTE, Gillian ML; CUTHBERT, Anna; DEVANE, Declan. Continuous cardiotocography (CTG) as a form of electronic fetal monitoring (EFM) for fetal assessment during labour. Cochrane Database of Systematic Reviews. 2017, roč. 2, s. CD006066. Dostupné online [cit. May 6, 2018]. doi:10.1002/14651858.CD006066.pub3. PMID 28157275. (anglicky)
- ↑ SVĚTOVÁ ZDRAVOTNICKÁ ORGANIZACE. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. [cit. 2024-01-30]. Dostupné online.
- ↑ WHO recommendations Intrapartum care for a positive childbirth experience (RECOMMENDATION 17) [online]. [cit. 2018-05-07]. Dostupné online. (anglicky)
- ↑ a b Mortality and Burden of Disease Estimates for WHO Member States in 2004 [xls]. Department of Measurement and Health Information, World Health Organization. Dostupné v archivu pořízeném z originálu dne 2014-02-02. (anglicky)
- ↑ Maternal health [online]. [cit. 2018-04-24]. Dostupné online. (anglicky)
- ↑ Safe Motherhood Strategies: A Review of the Evidence. Antwerp: ITG Press, 2001. ISBN 978-90-76070-19-3. Kapitola Of Blind Alleys and Things That Have Worked: History's Lessons on Reducing Maternal Mortality, s. 7–33.
- ↑ U.S. Has The Worst Rate Of Maternal Deaths In The Developed World [online]. [cit. 2018-04-25]. Dostupné online. (anglicky)
- ↑ a b Healthy Women, Healthy Babies: How health reform can improve the health of women and babies in America [online]. Washington, D.C.: Trust for America's Health, June 2011 [cit. 2013-08-29]. Dostupné v archivu pořízeném z originálu dne 2012-06-24. (anglicky)
- ↑ SVĚTOVÁ ZDRAVOTNICKÁ ORGANIZACE. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. [cit. 2024-02-20]. Dostupné online.
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 978-80-907136-4-2. S. 129.
- ↑ Education material for teachers of midwifery : midwifery education modules. Geneva [Switzerland]: World Health Organisation, 2008. Dostupné v archivu pořízeném z originálu dne 2015-02-21. ISBN 9789241546669. S. 38–44.
- ↑ Postnatal maternal morbidity: extent, causes, prevention and treatment. British Journal of Obstetrics and Gynaecology. April 1995, roč. 102, čís. 4, s. 282–87. doi:10.1111/j.1471-0528.1995.tb09132.x. PMID 7612509. (anglicky)
- ↑ Prevalence and persistence of health problems after childbirth: associations with parity and method of birth. Birth. June 2002, roč. 29, čís. 2, s. 83–94. doi:10.1046/j.1523-536X.2002.00167.x. PMID 12051189. (anglicky)
- ↑ After the afterbirth: a critical review of postpartum health relative to method of delivery. Journal of Midwifery & Women's Health. 2006, roč. 51, čís. 4, s. 242–248. doi:10.1016/j.jmwh.2005.10.014. PMID 16814217. (anglicky)
- ↑ SVĚTOVÁ ZDRAVOTNICKÁ ORGANIZACE. Doporučení WHO pro péči během porodu pro dosažení pozitivní zkušenosti s porodem [online]. [cit. 2024-02-23]. Dostupné online.
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 9788090713642. S. 177.
- ↑ Antenatal prevalence of fear associated with childbirth and depressed mood in primigravid women. Indian Journal of Psychiatry. 2015, roč. 57, čís. 2, s. 158–61. doi:10.4103/0019-5545.158152. PMID 26124521. (anglicky)
- ↑ Prevalence and associated factors of fear of childbirth in six European countries. Sexual & Reproductive Healthcare. October 2014, roč. 5, čís. 3, s. 99–106. doi:10.1016/j.srhc.2014.06.007. PMID 25200969. (anglicky)
- ↑ a b Postpartum Depression Facts [online]. [cit. 2018-05-04]. Dostupné online. (anglicky)
- ↑ Management of post traumatic stress disorder after childbirth: a review. Journal of Psychosomatic Obstetrics and Gynaecology. September 2010, roč. 31, čís. 3, s. 113–22. doi:10.3109/0167482X.2010.503330. PMID 20653342. (anglicky)
- ↑ Women's mental health: a "wish-list" for the DSM V. Archives of Women's Mental Health. February 2010, roč. 13, čís. 1, s. 5–10. doi:10.1007/s00737-009-0114-1. PMID 20127444. (anglicky)
- ↑ MARTIN, Colin. Perinatal Mental Health : a Clinical Guide. Cumbria England: M & K Pub, 2012. ISBN 9781907830495. S. 26.
- ↑ UNIE PORODNÍCH ASISTENTEK. Porodnické násilí má za následek trauma, které společnost i odborníci stále podceňují [online]. [cit. 2024-02-19]. Dostupné online.
- ↑ Post-traumatic symptoms after childbirth: what should we offer?. Journal of Psychosomatic Obstetrics and Gynaecology. June 2006, roč. 27, čís. 2, s. 107–12. doi:10.1080/01674820600714632. PMID 16808085. (anglicky)
- ↑ a b Bipolar disorder, affective psychosis, and schizophrenia in pregnancy and the post-partum period. Lancet. November 2014, roč. 384, čís. 9956, s. 1789–99. doi:10.1016/S0140-6736(14)61278-2. PMID 25455249. (anglicky)
- ↑ Preterm Birth [online]. [cit. 2018-04-26]. Dostupné online. (anglicky)
- ↑ Mortality and Burden of Disease Estimates for WHO Member States in 2004 [xls]. Department of Measurement and Health Information, World Health Organization, February 2009. Dostupné online. (anglicky)
- ↑ Intrapartum antibiotics for known maternal Group B streptococcal colonization. The Cochrane Database of Systematic Reviews. June 2014, čís. 6, s. CD007467. doi:10.1002/14651858.CD007467.pub4. PMID 24915629. (anglicky)
- ↑ Sexually transmitted infections (STIs) [online]. World Health Organization, May 2013 [cit. 2013-08-30]. Dostupné v archivu pořízeném z originálu dne 2014-11-25. (anglicky)
- ↑ Long-term cognitive and behavioral consequences of neonatal encephalopathy following perinatal asphyxia: a review. European Journal of Pediatrics. July 2007, roč. 166, čís. 7, s. 645–54. doi:10.1007/s00431-007-0437-8. PMID 17426984. (anglicky)
- ↑ Gray's Anatomy. London: Longman, 1973. ISBN 978-0-443-01011-8. S. 1046.
- ↑ a b c d e f g h i j Hutter Epstein, M.D., Randi (2011). Get Me Out: A History of Childbirth from the Garden of Eden to the Sperm Bank. New York: W.W. Norton & Company, Inc.
- ↑ a b c DYE, Nancy Schrom. History of Childbirth in America. Women: Sex and Sexuality, Part 2. The University of Chicago Press, Autumn 1980, roč. 6, čís. 1, s. 97–108. doi:10.1086/493779. JSTOR 3173968. (anglicky)
- ↑ a b LEAVITT, Judith W. Brought to Bed: Childbearing in America, 1750–1950. [s.l.]: University of Oxford, 1988. ISBN 978-0-19-505690-7. S. 90–91.
- ↑ CASSIDY, Tina. Birth. New York: Atlantic Monthly Press, 2006. Dostupné online. ISBN 978-0-87113-938-2. S. 54–55.
- ↑ a b c d Maternal mortality in the past and its relevance to developing countries today. The American Journal of Clinical Nutrition. July 2000, roč. 72, čís. 1 Suppl, s. 241S–246S. doi:10.1093/ajcn/72.1.241S. PMID 10871589. (anglicky)
- ↑ a b Consumer Risk Perceptions in a Community of Reflexive Doubt. Journal of Consumer Research. 2005, roč. 32, čís. 2, s. 235–248. Dostupné online. doi:10.1086/432233. (anglicky)
- ↑ a b A natural process? Women, men and the medicalisation of childbirth„. broughttolife.sciencemuseum.org.uk. Retrieved 2018-12-03.
- ↑ a b c BURTON, Nadya. Natal signs : cultural representations of pregnancy, birth and parenting. [s.l.]: Demeter Press, 2015. ISBN 9781926452326. OCLC 949328683
- ↑ HOWORTH, Claire. Motherhood Is Hard to Get Wrong. So Why Do So Many Moms Feel So Bad About Themselves? [online]. [cit. 2018-12-09]. Dostupné online. (anglicky)
- ↑ https://refresher.cz/135821-Verici-Irove-rozrezavali-na-porodnich-salech-zenam-panve-spousta-z-nich-stale-zije-s-nocnimi-murami - Věřící Irové rozřezávali na porodních sálech ženám pánve, spousta z nich stále žije s nočními můrami
- ↑ a b ROSENTHAL, Elisabeth. American Way of Birth, Costliest in the World - NYTimes.com. The New York Times. 2013-06-30. Dostupné v archivu pořízeném z originálu dne 2017-01-01. (anglicky)
- ↑ Utilization of Intensive Care Services, 2011 [online]. Rockville, MD: Agency for Healthcare Research and Quality, December 2014. Dostupné v archivu pořízeném z originálu dne 2015-04-02. (anglicky)
- ↑ Analysis of variation in charges and prices paid for vaginal and caesarean section births: a cross-sectional study. BMJ Open. January 2014, roč. 4, čís. 1, s. e004017. doi:10.1136/bmjopen-2013-004017. PMID 24435892. (anglicky)
- ↑ National Collaborating Centre for Women's and Children's Health. Intrapartum Care: Care of Healthy Women and Their Babies During Childbirth. London: RCOG, 2007. Dostupné online. PMID 21250397.
- ↑ BENNHOLD, Katrin; LOUIS, Catherine Saint. British Regulator Urges Home Births Over Hospitals for Uncomplicated Pregnancies - NYTimes.com. The New York Times. 2014-12-03. Dostupné v archivu pořízeném z originálu dne 2017-03-28. (anglicky)
- ↑ Encyclopedia of Social History. London: Taylor & Francis, 1993-12-21. Dostupné v archivu pořízeném z originálu dne 2016-01-02. ISBN 978-0-8153-0342-8. S. 144.
- ↑ a b TAIT, Hannah Neufeld; CIDRO, Jaime. Indigenous experiences of pregnancy and birth. [s.l.]: [s.n.], February 2018. ISBN 9781772581355. OCLC 1012401274
- ↑ HÁKOVÁ KLÍČOVÁ, Kateřina. Porodní dům: nová šance pro české ženy a jejich rodiny [online]. Unie porodních asistentek [cit. 2024-02-27]. Dostupné online.
- ↑ CENTRUM PORODNÍ ASISTENCE NA BULOVCE VYTVÁŘÍ PROSTŘEDÍ PRO PŘIROZENÉ PORODY [online]. Fakultní nemocnice Bulovka [cit. 2024-02-27]. Dostupné online.
- ↑ ČESKÁ ASOCIACE DUL. Kdo je dula? [online]. [cit. 2024-02-26]. Dostupné online.
- ↑ What Is A Confinement Nanny [online]. [cit. 2016-12-22]. Dostupné v archivu pořízeném z originálu dne 20 December 2016. (anglicky)
- ↑ About AMCB [online]. [cit. 2014-02-20]. Dostupné v archivu pořízeném z originálu dne 2014-02-23. (anglicky)
- ↑ Welcome to the College of Midwives of British Columbia [online]. [cit. 2013-08-30]. Dostupné v archivu pořízeném z originálu dne 2013-09-17. (anglicky)
- ↑ Province of British Columbia. Health Professions Act [online]. Vancouver, British Columbia, Canada: Queens Printer, August 21, 2013 [cit. 2013-08-30]. Dostupné v archivu pořízeném z originálu dne August 25, 2013. (anglicky)
- ↑ Our role [online]. London, England: 2011-08-31 [cit. 2013-08-30]. Dostupné v archivu pořízeném z originálu dne 2013-09-05. (anglicky)
- ↑ The Nursing and Midwifery Order 2001 [online]. London, England: Her Majesty's Stationery Office, The National Archives, Ministry of Justice, Her Majesty's Government, 2002. Dostupné v archivu pořízeném z originálu dne 2013-08-08. (anglicky)
- ↑ a b c d e BARBARA, Rogoff. Developing destinies : a Mayan midwife and town. [s.l.]: Oxford University Press, 2011. ISBN 978-0-19-531990-3. OCLC 779676136
- ↑ a b c INGE, Bolin. Growing up in a culture of respect child rearing in highland Peru. [s.l.]: University of Texas Press, 2006. OCLC 748863692
- ↑ Human amniotic fluid: a source of stem cells for possible therapeutic use. American Journal of Obstetrics and Gynecology. March 2016, roč. 214, čís. 3, s. 321–27. doi:10.1016/j.ajog.2015.12.061. PMID 26767797. (anglicky)
- ↑ DRANDIC, Daniela. Těhotenství: Laskavě, s respektem a prakticky. [s.l.]: [s.n.] ISBN 978-80-907136-4-2. S. 178.
- ↑ Having a Great Birth in Australia: Twenty Stories of Triumph, Power, Love and Delight from the Women and Men who Brought New Life Into the World. Canberra, Australia: Australian College of Midwives, 2005. ISBN 978-0-9751674-3-4. S. 56.
Související články
Externí odkazy
 Obrázky, zvuky či videa k tématu porod na Wikimedia Commons
Obrázky, zvuky či videa k tématu porod na Wikimedia Commons  Téma Porod ve Wikicitátech
Téma Porod ve Wikicitátech Slovníkové heslo porod ve Wikislovníku
Slovníkové heslo porod ve Wikislovníku- (anglicky) Dítě těžké 7,75 kg narozené v Rusku
- (anglicky) Spontánní vaginální porod, video od Merck Manual Professional Edition
- (anglicky) Animace porodu (video)
- (anglicky) [1] Archivováno 18. 6. 2020 na Wayback Machine. Mateřská morbidita / úmrtnost v médiích
Média použitá na této stránce
Autor: OpenStax College, Licence: CC BY 3.0
Illustration from Anatomy & Physiology, Connexions Web site. http://cnx.org/content/col11496/1.6/, Jun 19, 2013.
Autor: OpenStax, Licence: CC BY 4.0
Caption: Normal childbirth is driven by a positive feedback loop. A positive feedback loop results in a change in the body’s status, rather than a return to homeostasis. Specific URL: https://cnx.org/contents/FPtK1zmh@8.108:8Q_5pQQo@4/Homeostasis Related images:
Autor: Ricardo André Frantz (User:Tetraktys), Licence: CC BY-SA 3.0
Model of pelvis and puppet used by Dr. Gabriel Schlatter in the beginning of XX century to teach technical procedures for a successful childbirth. Museum of the History of Medicine, Porto Alegre, Brasil.
(c) Lokal_Profil, CC BY-SA 2.5
Age-standardised disability-adjusted life year (DALY) rates from Perinatal conditions by country (per 100,000 inhabitants).
Illustration from Grundriss zum Studium der Geburtshülfe 1902
(c) Renamed user 51g7z61hz5af2azs6k6 na projektu Wikipedie v jazyce angličtina, CC BY-SA 3.0
cost of childbirth by country generated using data in the NYTimes article "American Way of Birth, Costliest in the World", published June 30 2013, article by Elisabeth Rosenthal
Autor: Alan Bruce from Vancouver, Canada, Licence: CC BY 2.0
"Father gives attention to his newborn daughter in a hospital warming tray.
Autor: Tom Adriaenssen, Licence: CC BY-SA 2.0
Baby on mother's belly right after birth, skin covered in vernix and some blood.
Illustration from Grundriss zum Studium der Geburtshülfe 1902
Autor: Douglas Perkins, Licence: CC0
A graph showing births in the U.S. per hour. This data is from the U.S. CDC for the year 2013.
When Are Babies Born: Morning, Noon, or Night? Birth Certificate Data for 2013. NCHS Data Brief No. 200, May 2015. T.J. Mathews, M.S.; and Sally C. Curtin, M.A.
Key findings
Data from the National Vital Statistics System
- The highest percentages of births occurred during the morning and midday hours.
- Births on Saturday and Sunday were more likely to occur in the late evening and early morning hours than births Monday through Friday.
- Compared with induced vaginal deliveries and noninduced vaginal deliveries, cesarean deliveries were the least likely to occur during the evening and early morning.
- Noninduced vaginal births were more likely than cesarean and induced vaginal births to occur in the early morning.
- Cesarean deliveries with no trial of labor were much more concentrated during the day than were cesarean deliveries with a trial of labor.
- Births delivered in hospitals and all births show similar time-of-day patterns.
(c) Lokal_Profil, CC BY-SA 2.5
Age-standardised disability-adjusted life year (DALY) rates from Neonatal infections and other (perinatal) conditions by country (per 100,000 inhabitants).
Note from WHO data:
- "Includes severe neonatal infections and other non-infectious causes arising in the perinatal period."
Own note:
- Excludes: Prematurity and low birth weight and Birth asphyxia and birth trauma which have their own maps/data.
Autor: Alborzagros, Licence: CC BY-SA 3.0
A 30 minutes old infant in Iran. The nurse is doing some care after birth.
(c) Lokal_Profil, CC BY-SA 2.5
Age-standardised disability-adjusted life year (DALY) rates from Maternal conditions by country (per 100,000 inhabitants).
Autor: dynamosquito from France, Licence: CC BY-SA 2.0
Luristan bronze, disk pin showing a woman giving birth between 2 antelopes, ornamented with flowers, Iranian iron age (1000 to 650 BCE) at the Louvre museum, Paris, France, March 2010.
The name “canonical bronze of Luristan” refers to a set of objects testifying of the original culture of a nomadic civilization who lived at the beginning of the iron age on the territory of the actual Iranian province of Lorestan (North West of the Zagros mountains). Its pastoral and nomadic way of life explain the lack of architectural remnants left, the few artefacts found being almost funeral objects found after graves were looted or excavated by archaeologists. These objects were made in one time almost in bronze using the lost-wax casting. It consist in axes, horse bytes, maces, fibulas, or swords whom style and ornaments are typical, testifying of the originality of such civilization and great savoir-faire of its craftsmen.
Read more : B. Overlaet on Encyclopédia Iranica
Bronze du Lorestan, fibule représentant une femme accouchant entre deux antilopes, ornée de fleurs, âge du fer iranien (1500 à 700 BCE) au musée du Louvre, Paris, France, Mars 2010.
La dénomination « bronzes canoniques du Lorestan » se rapporte à un ensemble d’objets témoignant de la culture originale d’une civilisation nomadique ayant vécu au début de l’âge du fer sur le territoire de l’actuelle province iranienne du Lorestan (Nord-Ouest des monts Zagros). Son mode de vie nomadique et pastoral explique l’absence de traces architecturale laissées, les quelques artefacts retrouvés consistant quasi uniquement en des objets funéraires retrouvés lors de pillages de tombes ou d’excavations archéologiques de cimetières. L’essentiel des objets sont réalisés d’un seul tenant, le plus souvent en bronze moulé à la cire perdue. Il s’agit de haches, masses, mors de chevaux, fibules, ou dagues, dont style et ornements sont caractéristiques et dont la richesse témoigne de l’originalité de cette culture et du savoir-faire de ses artisans.
En savoir plus: B. Overlaet sur Encyclopédia Iranica (en Anglais)